脳循環
| 脳循環 | |
|---|---|
 | |
 脳から酸素を失った血液を排出する静脈と静脈腔の模式図 | |
| 識別子 | |
| メッシュ | D002560 |
| 解剖学用語 | |
脳循環とは、脳に血液を供給する脳動脈と脳静脈のネットワークを通る血液の動きです。成人の脳血流量は通常毎分750ミリリットルで、心拍出量の約15%に相当します。動脈は酸素を豊富に含んだ血液、ブドウ糖、その他の栄養素を脳に送ります。静脈は使用済みの血液を心臓に戻し、二酸化炭素、乳酸、その他の代謝産物を除去します。神経血管系は脳血流を調節し、活性化したニューロンに適切な量のエネルギーを適切なタイミングで供給します。[ 1 ]脳は血液供給が止まるとすぐに損傷を受けるため、脳循環系には血管の自動調節などの安全装置が備わっています。これらの安全装置が機能しなくなると、脳卒中を引き起こす可能性があります。循環している血液の量は脳血流量と呼ばれます。突然の激しい加速により、身体が感知する重力が変化し、脳の循環と正常な機能が著しく損なわれ、生命を脅かす深刻な状態になる可能性があります。
以下の説明は、理想的なヒトの脳循環に基づいています。循環のパターンとその名称は生物によって異なります。
解剖学

血液供給
脳への血液供給は通常、脳に血液を供給する異なる動脈に関連して、前部と後部に分けられます。2つの主要な動脈対は、内頸動脈(前脳に供給)と椎骨動脈(脳幹と後脳に供給)です。[ 2 ]前脳循環と後脳循環は、両側の後交通動脈を介して相互接続されています。これらはウィリス動脈輪の一部であり、脳にバックアップ循環を提供します。供給動脈の1つが閉塞した場合、ウィリス動脈輪は脳室底に沿って前脳循環と後脳循環を相互接続し、そうでなければ虚血になる組織に血液を供給します。[ 3 ]
前大脳循環
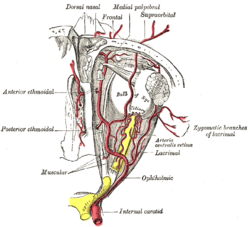
前大脳循環は、眼を含む脳の前部への血液供給です。以下の動脈によって供給されます。
- 内頸動脈:これらの太い動脈は、顔面組織に血液を供給する外頸動脈枝とは対照的に、頭蓋骨に入る総頸動脈の内側枝です。内頸動脈は前大脳動脈に枝分かれし、中大脳動脈を形成し続けます。 [ 4 ]
- 前大脳動脈(ACA)
- 前交通動脈: 大脳底内および大脳底に沿って両方の前大脳動脈を接続します。
- 中大脳動脈(MCA)
後大脳循環

後大脳循環は、後頭葉、小脳、脳幹を含む脳の後部への血液供給です。以下の動脈によって血液が供給されます。
- 椎骨動脈:これらの細い動脈は、主に肩、側胸部、腕に血液を供給する鎖骨下動脈から分岐します。頭蓋内では、2本の椎骨動脈が脳底動脈に融合します。
- 後下小脳動脈(PICA)
- 脳底動脈:中脳、小脳に栄養を供給し、通常は後大脳動脈に分岐する。
- 後大脳動脈(PCA)
- 後交通動脈
静脈還流
大脳の静脈の排出は、浅部と深部の 2 つの部分に分けられます。
- 表面的なシステム
表在静脈系は、硬膜内にある洞(チャンネル)である硬膜静脈洞で構成されています。そのため、硬膜静脈洞は大脳の表面にあります。これらの洞の中で最も顕著なのは上矢状静脈洞で、大脳冠の正中下の矢状面にあり、洞の合流点の後方下方に位置します。ここで表在静脈の排出路が、主に深部静脈系の排出路である洞と合流します。ここから 2 つの横静脈洞が分岐し、S 字カーブを描いて側方下方に進んで S 状静脈洞を形成し、さらに 2 つの頸静脈を形成します。首では、頸静脈は頸動脈の上向きの経路と平行に進み、血液を上大静脈に排出します。静脈は関連する硬膜洞を穿刺し、くも膜と硬膜を貫通して橋静脈となり、その内容物を副鼻腔に排出します。[ 5 ]
- 深部静脈系
深部静脈系は、主に脳の深部構造内にある従来の静脈で構成され、中脳の背後で合流して大大脳静脈(ガレノス静脈)を形成します。この静脈は下矢状静脈洞と合流して直静脈洞を形成し、さらに直静脈洞の合流部で前述の表在静脈系と合流します。
脳血管の成熟
脳血管の成熟は、出生後に起こる重要なプロセスです。 [ 6 ]脳機能に不可欠な重要なバリア機能と収縮機能の獲得が、このプロセスに関わっています。出生後早期には、内皮細胞(EC)と血管平滑筋細胞(VSMC)において、分子レベルおよび機能レベルにおいて大きな変化が起こります。
内皮細胞は、有害物質を排出することで脳を保護する重要な排出トランスポーターであるP糖タンパク質を発現し始めます。 [ 7 ]この排出能力は徐々に獲得され、出生後までに完全に機能するようになります。さらに、最初に動脈網に分布する血管平滑筋細胞(VSMC)は、平滑筋アクチン(SMA)やミオシン11などの収縮タンパク質を発現し始め、血管緊張と脳血流を調節できる収縮細胞へと変化します。
VSMCにおけるMyh11の発現は発達スイッチとして機能し、出生から2~5歳の間に顕著な上昇が起こります。[ 6 ]これは、血管収縮力と脳循環の全体的な機能性を確立するために必要な重要な期間です。
生理

脳血流(CBF)とは、一定時間内に脳に供給される血液量のことです。 [ 8 ]成人の場合、CBFは通常750ミリリットル/分、または心拍出量の15.8±5.7%です。[ 9 ]これは、1分間に脳組織100グラムあたり50~54ミリリットルの血液が平均して灌流されていることを意味します。 [ 10 ] [ 11 ] [ 12 ]
脳血流量/心拍出量比指数(CCRI)は、心拍出量が変化しないにもかかわらず、10年ごとに1.3%減少します。[ 9 ] 成人の生涯を通じて、女性のCCRIは男性よりも高くなります。[ 9 ] CBFはBMIと逆相関します。[ 9 ]
CBFは脳の代謝要求を満たすために厳密に制御されています。[ 10 ] [ 13 ]血液が多すぎる場合(正常な恒常性充血反応の臨床状態)[ 1 ] 、頭蓋内圧(ICP)が上昇し、繊細な脳組織を圧迫して損傷する可能性があります。脳への血流が100g/分あたり18〜20mlを下回ると血流不足(虚血)になり、血流が100g/分あたり8〜10mlを下回ると組織死が起こります。脳組織では、組織が虚血になると虚血カスケードと呼ばれる生化学的カスケードが引き起こされ、脳細胞が損傷して死に至る可能性があります。医療専門家は、ショック、脳卒中、脳浮腫、外傷性脳損傷などの患者の適切なCBFを維持するための措置を講じる必要があります。
脳血流は、血液の粘度、血管の拡張度、脳に流入する血液の正味圧力(脳灌流圧)など、いくつかの要因によって決まります。脳灌流圧は、体の血圧によって決まります。脳灌流圧(CPP)は、平均動脈圧(MAP)から頭蓋内圧(ICP)を引いたものとして定義されます。正常な人では、50 mmHg以上である必要があります。頭蓋内圧は15 mmHgを超えてはなりません(ICP 20 mmHgは頭蓋内圧亢進症と見なされます)。[ 14 ]脳血管は、脳自動調節と呼ばれるプロセスで直径を変更することにより、血管を通る血流を変えることができます。つまり、全身血圧が上昇すると収縮し、低下すると拡張します。[ 15 ]細動脈も、さまざまな化学物質の濃度に応じて収縮したり拡張したりします。例えば、血液中の二酸化炭素濃度が上昇すると心室は拡張し、二酸化炭素濃度が低下すると心室は収縮します。[ 15 ]
例えば、動脈血二酸化炭素分圧(PaCO2)が40mmHg(正常範囲は38~42mmHg)[ 16 ]で、CBFが100g/分あたり50mlの人を想定します。PaCO2が30mmHgに低下した場合、これはPaCO2の初期値から10mmHg減少することを意味します。その結果、PaCO2が1mmHg減少するごとにCBFは100g/分あたり1ml減少し、新たなCBFは100g脳組織あたり1分あたり40mlとなります。実際、20~60mmHgの範囲で、PaCO2が1mmHg増加または減少するごとに、同じ方向に約1~2ml/100g/分、またはCBF値の2~5%の対応するCBF変化があります。[ 17 ]このため、呼吸パターンの小さな変化が、特にPaCO2の変動を通じて、全身CBFに大きな変化を引き起こす可能性がある。[ 17 ]
CBFは脳灌流圧(CPP)を脳血管抵抗(CVR)で割った値に等しい: [ 18 ]
- CBF = CPP / CVR
CBFの制御は、CPPに影響を与える要因とCVRに影響を与える要因の観点から考察されます。CVRは主に4つのメカニズムによって制御されます。
頭蓋内圧の役割
頭蓋内圧(ICP)の上昇は、主に次の 2 つのメカニズムによって 脳細胞への血液灌流の減少を引き起こします。
- 頭蓋内圧の上昇は間質静水圧の上昇につながり、その結果、脳内血管からの毛細血管濾過の駆動力が低下します。
- 頭蓋内圧の上昇により脳動脈が圧迫され、脳血管抵抗 (CVR) が増加します。
脳灌流圧
脳灌流圧とは、脳への脳血流(脳灌流)を引き起こす正味の圧力勾配です。この圧力は狭い範囲内で維持する必要があり、低すぎると脳組織が虚血状態(血流不足)に陥り、高すぎると頭蓋内圧が上昇する可能性があります。
イメージング
動脈スピンラベリング(ASL)、位相コントラスト磁気共鳴画像法(PC-MRI)、陽電子放出断層撮影(PET)は、脳血流(CBF)の測定に使用できる神経画像技術です。ASLとPETは、特定の脳領域内の局所CBF(rCBF)の測定にも使用できます。ある部位のrCBFは、熱拡散法によって経時的に測定できます[ 19 ]
参考文献
- ^ a b Muoio V, Persson PB, Sendeski MM (2014年4月). 「神経血管単位 - 概念レビュー」 . Acta Physiologica . 210 (4): 790– 798. doi : 10.1111/apha.12250 . PMID 24629161. S2CID 25274791 .
- ^ Cipolla MJ (2009). 「第2章:解剖学と超微細構造」 .脳循環. サンラファエル(カリフォルニア州):Morgan & Claypool Life Sciences.
- ^ Chandra A, Li WA, Stone CR, Geng X, Ding Y (2017-07-17). 「脳循環と脳血管疾患 I:解剖学」 . Brain Circulation . 3 (2): 45– 56. doi : 10.4103/bc.bc_10_17 . PMC 6126264. PMID 30276305 .
- ^ Oiseth S、Jones L、Maza E(編)「頸動脈系」Lecturio医療コンセプトライブラリ。2021年6月22日閲覧。
- ^ Hufnagle JJ, Tadi P (2022). 「神経解剖学、脳静脈」 . StatPearls . StatPearls Publishing. PMID 31536212. 2023年2月28日閲覧。
- ^ a b Slaoui L, Gilbert A, Rancillac A, Delaunay-Piednoir B, Chagnot A, Gerard Q, et al. (2023年3月). 「マウスとヒトにおいて、脳微小血管の収縮力は出生後に成熟する」. Brain Structure & Function . 228 (2): 475– 492. doi : 10.1007/s00429-022-02592-w . PMID 36380034 .
- ^ Löscher W, Potschka H (2005年1月). 「血液脳関門活性排出トランスポーター:ATP結合カセット遺伝子ファミリー」 . NeuroRx . 2 ( 1): 86– 98. doi : 10.1602/neurorx.2.1.86 . PMC 539326. PMID 15717060 .
- ^トリアス C、スゴロス S (2006). 「CNS損傷の初期評価と管理」。Emedicine.com。2007 年 3 月 2 日のオリジナルからアーカイブ。2007 年1 月 4 日に取得。
- ^ a b c d Xing CY, Tarumi T, Liu J, Zhang Y, Turner M, Riley J, 他 (2017年8月). 「成人期における脳への心拍出量の分布」 . Journal of Cerebral Blood Flow and Metabolism . 37 (8): 2848– 2856. doi : 10.1177/0271678X16676826 . PMC 5536794. PMID 27789785 .
- ^ a b「成人外傷性脳損傷の概要」(PDF)オーランド地域医療教育開発局。2004年。2008年2月27日時点のオリジナル(PDF)からアーカイブ。 2008年1月16日閲覧。
- ^ Shepherd S (2004). 「頭部外傷」 . Emedicine.com . 2007年1月4日閲覧。
- ^ Walters FJ (1998). 「頭蓋内圧と脳血流」 .生理学(8). 世界麻酔科学会: 4. 2011年5月14日時点のオリジナルよりアーカイブ。 2007年1月4日閲覧。
- ^ Singh J, Stock A (2006). 「頭部外傷」 . Emedicine.com . 2007年1月4日閲覧。
- ^マトル H、ムメンターラー M、タウブ E (2016-12-14)。神経学の基礎。ティーム。 p. 129.ISBN 978-3-13-136452-4。
- ^ a bカンデル ER、シュワルツ JH、ジェッセル TM (2000)。神経科学の原理(第 4 版)。ニューヨーク:マグロウヒル。 p. 1305。
- ^ Hadjiliadis D, Zieve D, Ogilvie I (2015年6月6日). 「血液ガス」 Medline Plus .
- ^ a b Giardino ND, Friedman SD, Dager SR (2007). 「不安、呼吸、脳血流:機能的脳イメージングへの示唆」 .包括的精神医学. 48 (2): 103– 112. doi : 10.1016/j.comppsych.2006.11.001 . PMC 1820771. PMID 17292699 .
- ^ 「脳血流(CBF)」 Anaesthesia UK . 2007年. 2010年9月18日時点のオリジナルよりアーカイブ。2007年10月16日閲覧。
- ^ Vajkoczy P, Roth H, Horn P, Lucke T, Thomé C, Hubner U, et al. (2000年8月). 「局所脳血流の連続モニタリング:新規熱拡散マイクロプローブの実験的および臨床的検証」Journal of Neurosurgery . 93 (2): 265– 274. doi : 10.3171/jns.2000.93.2.0265 . PMID 10930012 .
