カンジダ症
| カンジダ症 | |
|---|---|
| その他の名前 | カンジダ症、モニリア症、オイディオミコーシス[ 1 ] |
 | |
| 口腔カンジダ症(カンジダ症) | |
| 専門 | 感染症 |
| 症状 | 白い斑点や膣分泌物、かゆみ[ 2 ] [ 3 ] |
| 原因 | カンジダ(酵母の一種) [ 4 ] |
| リスク要因 | 免疫抑制(HIV/AIDS)、糖尿病、コルチコステロイド、抗生物質療法[ 5 ] |
| 薬 | クロトリマゾール、ナイスタチン、フルコナゾール[ 6 ] |
| 頻度 | 乳児の6%(口)[ 7 ]女性の75%(膣)[ 8 ] |
カンジダ症は、カンジダ属[ 4 ]の酵母菌、または以前はカンジダ属に分類されていたが現在はカンジダザイマ属に分類されている酵母菌によって引き起こされる真菌感染症です。口 (口腔カンジダ症) や膣に発症した場合は、一般にカンジダ症と呼ばれます。[ 3 ]症状としては、舌や口内、喉の他の部分に白い斑点が現れることがあります。[ 3 ]その他の症状としては、痛みや嚥下障害などがあります。[ 9 ]膣に発症した場合は、酵母菌感染症またはカンジダ症と呼ばれることがあります。[ 2 ] [ 10 ]症状としては、性器のかゆみ、灼熱感、そしてときに膣から白い「カッテージチーズのような」分泌物が出ることがあります。[ 11 ]陰茎の酵母菌感染症はあまり一般的ではなく、通常はかゆみを伴う発疹を伴います。[ 11 ]非常に稀ですが、酵母菌感染症が侵襲性となり、体の他の部位に広がることがあります。[ 12 ]これにより、発熱などの症状が現れることがあります。 [ 12 ]最後に、食道カンジダ症は、アカラシア患者における食道がん発症の重要な危険因子です。[ 13 ]
20種類以上のカンジダが感染を引き起こす可能性がありますが、カンジダ・アルビカンスが最も一般的です。[ 14 ]口腔感染症は、生後1か月未満の乳幼児、高齢者、免疫力が低下している人に最もよく見られます。[ 5 ]免疫力が低下させる原因としては、 HIV/AIDS 、臓器移植後に使用される薬剤、糖尿病、コルチコステロイドの使用などがあります。[ 5 ]その他の危険因子としては、授乳中、抗生物質療法後、義歯の装着などがあります。[ 5 ] [ 15 ]膣感染症は、妊娠中、免疫力が低下している人、抗生物質療法後によく起こります。 [ 16 ]侵襲性カンジダ症のリスクがある人には、低出生体重児、手術から回復している人、集中治療室に入院している人、免疫力が低下している人などがあります。[ 17 ]
口腔感染症の予防には、免疫機能が低下している患者に対するクロルヘキシジン洗口液の使用や、吸入ステロイド薬の使用後の口腔洗浄などがある。 [ 6 ]頻繁な膣感染症の患者においても、プロバイオティクスが予防や治療に有効であることを裏付けるエビデンスはほとんどない。 [ 18 ] [ 19 ]口腔感染症の場合、局所用クロトリマゾールまたはナイスタチンによる治療が通常は効果的である。[ 6 ]これらが効果がない場合には、経口または静脈内投与のフルコナゾール、イトラコナゾール、またはアムホテリシンBが使用されることがある。 [ 6 ]膣感染症には、クロトリマゾールなどいくつかの局所用抗真菌薬が使用されることがある。[ 20 ]感染症が広範囲に及んでいる患者では、カスポファンギンやミカファンギンなどのエキノキャンディンが使用される。[ 21 ]数週間にわたるアムホテリシンBの静脈内投与が代替として使用される場合がある。[ 21 ]非常にリスクの高い特定のグループでは、抗真菌薬が予防的に使用される場合がある。[ 17 ] [ 21 ]また、感染を促進することが知られている薬剤と併用される場合がある。
口腔感染症は、生後1ヶ月未満の乳児の約6%に発生します。[ 7 ]癌の化学療法を受けている人の約20%とエイズ患者の20%もこの病気を発症します。[ 7 ]女性の約4分の3は、生涯に少なくとも1回は真菌感染症を経験します。[ 8 ]危険因子を持つ人を除いて、広範囲に及ぶ病気はまれです。[ 22 ]
兆候と症状



カンジダ症の兆候や症状は感染部位によって異なります。[ 23 ]カンジダ感染症のほとんどは、発赤、痒み、不快感などの最小限の合併症しか引き起こしませんが、特定の集団では治療せずに放置すると、合併症が重度または致命的になる場合があります。健康な(免疫能のある)人では、カンジダ症は通常、皮膚、手指または足指の爪(爪真菌症)、または口腔と咽頭(カンジダ症)、食道、性器(膣、陰茎など)を含む粘膜の局所感染症です。[ 24 ] [ 25 ] [ 26 ]健康な個人ではそれほど一般的ではありませんが、消化管、[ 27 ] [ 28 ] [ 29 ]尿路、[ 27 ]呼吸器[ 27 ]がカンジダ感染部位です。
免疫不全者では、食道カンジダ感染症は健常者よりも頻繁に発生し、全身性に広がる可能性が高く、より重篤な真菌血症であるカンジダ血症を引き起こす。[ 24 ] [ 30 ] [ 31 ]食道カンジダ症の症状には、嚥下困難、嚥下痛、腹痛、吐き気、嘔吐などがある。[ 24 ] [ 32 ]
口
口腔内の感染症は、舌、口の周囲、喉に白い変色が生じるのが特徴です。また、刺激を感じ、飲み込む際に不快感を感じることもあります。[ 33 ]
カンジダ症は乳児によく見られます。数週間以上続く場合を除き、乳児では異常とはみなされません。[ 34 ]
性器
膣や外陰部の感染症は、激しいかゆみ、灼熱感、痛み、刺激、白っぽいまたは白っぽい灰色のカッテージチーズのような分泌物を引き起こすことがあります。男性器の感染症(カンジダ症)の症状としては、陰茎の頭の周りの皮膚の発赤、陰茎の頭の腫れ、刺激、かゆみ、痛み、包皮の下からの粘稠で塊状の分泌物、不快な臭い、包皮をめくる際の困難(包茎)、排尿時または性交時の痛みなどがあります。[ 35 ]
肌
皮膚カンジダ症の症状としては、かゆみ、炎症、擦り傷や皮膚の損傷などがあります。[ 36 ]
侵襲性感染症
健康な人における胃腸カンジダ症の一般的な症状は、肛門のかゆみ、げっぷ、腹部膨満、消化不良、吐き気、下痢、ガス、腸のけいれん、嘔吐、胃潰瘍である。[ 27 ] [ 28 ] [ 29 ]肛囲カンジダ症は肛門のかゆみを引き起こすことがある。病変は赤く、丘疹状、または潰瘍性の外観を呈することがあり、性感染症とはみなされない。[ 37 ]腸内でのカンジダの異常増殖は、腸内細菌叢の異常を引き起こす可能性がある。[ 38 ]まだ明らかではないが、この変化が、一般的に過敏性腸症候群と呼ばれる症状、[ 39 ] [ 40 ]およびその他の胃腸疾患の原因である可能性がある。[ 28 ] [ 41 ]
神経症状
全身性カンジダ症は中枢神経系に影響を及ぼし、髄膜炎に似た症状を伴い、さまざまな神経症状を引き起こします。
原因
カンジダ酵母は一般に健康なヒトの体内に存在し、しばしば人体の正常な口腔内および腸内フローラの一部であり、特に皮膚上に存在します。しかし、その増殖はヒトの免疫システムおよび人体の同じ場所を占める細菌などの他の微生物との競合によって制限されるのが通常です。 [ 42 ]カンジダは増殖するために水分を必要とし、特に皮膚上で水分を必要とします。[ 43 ]例えば、濡れた水着を長時間着用することは危険因子であると考えられています。[ 44 ]カンジダは乳児のおむつかぶれを引き起こすこともあります。[ 36 ]極端な場合には、皮膚または粘膜の表在感染が血流に入り、全身性カンジダ感染症を引き起こすことがあります。[ 45 ]
カンジダ症のリスクを高める要因には、HIV / AIDS、単核球症、癌治療、ステロイド、ストレス、抗生物質療法、糖尿病、栄養不足などがあります。ホルモン補充療法と不妊治療も素因となる可能性があります。[ 46 ]吸入コルチコステロイドの使用は、口腔カンジダ症のリスクを高めます。[ 47 ]吸入コルチコステロイドと、抗生物質、経口グルココルチコイド、吸入コルチコステロイド使用後の口をすすがない、または高用量の吸入コルチコステロイドなどの他のリスク要因を併用すると、リスクがさらに高まります。[ 47 ]抗生物質による治療により、口腔内および腸内細菌叢における酵母の資源に対する自然の競争相手が排除され、症状が重症化する可能性があります。[ 48 ]免疫系の弱体化または未発達、あるいは代謝性疾患は、カンジダ症の重要な素因です。[ 49 ]免疫力が低下している人の約15%がカンジダ属による全身疾患を発症します。[ 50 ]単純炭水化物を多く含む食事は口腔カンジダ症の発生率に影響を与えることが分かっています。[ 51 ]
カンジダ・アルビカンスは、一見健康な女性、すなわち感染症状がほとんどないか全くない女性の19%の膣から分離されました。外用洗剤や膣洗浄液の使用、あるいは内的要因(ホルモン性または生理学的要因)は、乳酸菌(ラクトバチルスなど)からなる正常な膣内フローラを乱し、カンジダ細胞の過剰増殖を引き起こし、局所的な炎症などの感染症状を引き起こす可能性があります。[ 52 ]妊娠と経口避妊薬の使用は危険因子として報告されています。[ 53 ]糖尿病と抗生物質の使用も、真菌感染症の発生率の上昇と関連しています。[ 53 ]
陰茎カンジダ症の原因としては、感染者との性交、免疫力の低下、抗生物質、糖尿病などが挙げられます。男性器の真菌感染症はそれほど一般的ではありませんが、感染したパートナーとの性交による直接接触によって引き起こされる陰茎の真菌感染症は珍しくありません。[ 54 ]
授乳中の母親は、過剰な母乳分泌によって生じた湿気のために、乳首やその周囲にカンジダ症を発症することがあります。[ 15 ]
膣カンジダ症は新生児に先天性カンジダ症を引き起こす可能性がある。[ 55 ]
診断

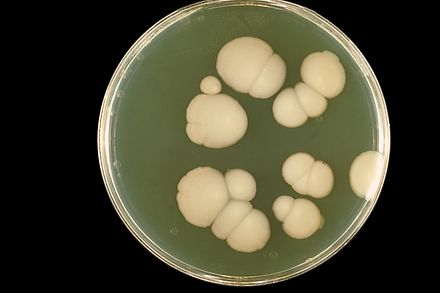

_PAS_stain.jpg/440px-Esophageal_candidiasis_(2)_PAS_stain.jpg)



口腔カンジダ症では、口腔内に白い斑点や炎症がないか観察するだけで診断が下されることがあります。感染部位からサンプルを採取し、感染の原因となる微生物を特定することもあります。[ 56 ]
膣カンジダ症の症状は、より一般的な細菌性膣炎にも見られます。[ 57 ]好気性膣炎は別物であり、鑑別診断では除外する必要があります。[ 58 ] 2002年の研究では、酵母菌感染症を自己治療していた女性のうち、そのような感染症にかかっていたのはわずか33%で、ほとんどの女性は細菌性膣炎か混合型の感染症でした。[ 59 ]
真菌感染症の診断は、顕微鏡検査または培養によって確定されます。光学顕微鏡検査では、患部を擦過または綿棒で拭き取った標本を顕微鏡のスライドガラスに置きます。次に、10%水酸化カリウム(KOH)溶液を1滴、標本に加えます。KOHは皮膚細胞を溶解しますが、カンジダ細胞はそのまま残ります。そのため、多くのカンジダ属に典型的な仮菌糸と出芽酵母細胞を観察することができます。[ 60 ]
培養法では、滅菌綿棒を感染した皮膚表面に擦り付けます。次に、綿棒を培養培地に塗抹します。培養物を37℃(98.6℉)で数日間培養し、酵母または細菌のコロニーを発育させます。コロニーの特徴(形態や色など)から、疾患症状を引き起こす微生物の初期診断が可能になります。[ 61 ] 呼吸器、胃腸、食道カンジダ症の診断には内視鏡検査が必要です。 [ 29 ] [ 62 ]胃腸カンジダ症の場合、真菌培養のために十二指腸から3~5mlの体液サンプルを採取する必要があります。[ 29 ]胃腸カンジダ症の診断は、培養物中に1mlあたり1,000コロニー形成単位(CFU)を超える値があるかどうかに基づきます。[ 29 ]
分類
カンジダ症は以下の種類に分けられます。
- 粘膜カンジダ症
- 皮膚カンジダ症
- カンジダ毛包炎[ 24 ]
- カンジダ性間擦疹[ 24 ]
- カンジダ性爪囲炎[ 24 ]
- 肛門周囲カンジダ症、肛門掻痒症として現れることもある[ 1 ] : 309
- 率直な
- 慢性粘膜皮膚カンジダ症[ 24 ]
- 先天性皮膚カンジダ症[ 55 ]
- おむつカンジダ症:子供のおむつ周辺の感染症[ 1 ] : 309
- エロシオ・インターディジタリス・ブラストミセティカ
- カンジダによるカンジダ性爪真菌症(爪感染症) [ 24 ] [ 65 ]
- 全身性カンジダ症[ 24 ]
- カンジデミアは真菌血症の一種で、敗血症を引き起こす可能性がある[ 24 ]
- 侵襲性カンジダ症(播種性カンジダ症)—カンジダによる臓器感染症[ 24 ]
- 慢性全身性カンジダ症(肝脾カンジダ症)—好中球減少症からの回復期に発症することがある[ 24 ] [ 66 ]
- 抗生物質カンジダ症(医原性カンジダ症)
防止
免疫システムをサポートし、単純炭水化物の少ない食事は、口腔内細菌叢と腸内細菌叢の健康的なバランスに貢献します。[ 42 ] [ 51 ]酵母菌感染症は糖尿病と関連していますが、血糖コントロールのレベルはリスクに影響を与えない可能性があります。[ 67 ]綿の下着を着用すると、長時間濡れた服を着ないことに加えて、皮膚や膣の酵母菌感染症を発症するリスクを軽減できる可能性があります。[ 16 ] [ 44 ]酵母菌感染症を繰り返す女性の場合、経口または膣内のプロバイオティクスが将来の感染を防ぐのに役立つという証拠は限られています。[ 18 ] [ 68 ]これには錠剤またはヨーグルトのいずれかが含まれます。[ 18 ]
免疫力が弱っている人は、口腔衛生を心がけることで口腔カンジダ症を予防できます。[ 5 ]がん治療を受けている人は、クロルヘキシジン洗口液でカンジダ症を予防または軽減できます。[ 5 ]吸入コルチコステロイドを使用している人は、吸入器を使用した後に水または洗口液で口をすすぐことで口腔カンジダ症の発症リスクを軽減できます。[ 5 ]入れ歯を使用している人も、口腔カンジダ症を予防するために定期的に入れ歯を消毒する必要があります。[ 56 ]
処理
カンジダ症は抗真菌薬で治療されます。これにはクロトリマゾール、ナイスタチン、フルコナゾール、ボリコナゾール、アムホテリシンB、エキノキャンディンが含まれます。[ 21 ]静脈内フルコナゾールまたは静脈内エキノキャンディン(カスポファンギン など)は、免疫不全患者や重篤な患者の治療によく使用されます。[ 21 ]カザフスタン・ワイズマンニのような他の種類の酵母も、カンジダ症を引き起こすカンジダ・アルビカンスなどの酵母と戦うことが示されていますが、まだ研究が続いています。[ 69 ]
カンジダ症管理のための臨床実践ガイドラインの2016年改訂版には、カンジダ感染症に対する多数の具体的な治療レジメンが記載されており、カンジダの種、抗真菌薬耐性の形態、免疫状態、感染の局在と重症度など、さまざまな条件が考慮されている。[ 21 ]免疫能のある人の消化管カンジダ症は、フルコナゾール100~200 mgを1日2~3週間服用して治療する。[ 29 ]
局所感染
口や喉のカンジダ症は抗真菌薬で治療します。口腔カンジダ症は通常、局所治療に反応しますが、そうでない場合は、口腔感染症に全身性抗真菌薬が適応となることがあります。皮膚のひだのカンジダ性皮膚感染症(カンジダ性間擦疹)は、通常、局所性抗真菌薬治療(例:ナイスタチンまたはミコナゾール)によく反応します。授乳中の母親の場合、乳房のカンジダ症の治療には局所性ミコナゾールが最も効果的な治療法です。[ 70 ]ゲンチアナバイオレットは、授乳中の乳児のカンジダ症に使用できます。 [ 15 ]経口抗真菌薬による全身治療は、重症例または局所療法が奏効しなかった場合にのみ行われます。カンジダ食道炎は、経口または静脈内投与で治療できます。重症例またはアゾール系薬剤に耐性のある食道カンジダ症の場合は、アムホテリシンBによる治療が必要になることがあります。[ 6 ]
膣真菌感染症は、通常、局所抗真菌剤で治療されます。[ 21 ]陰茎真菌感染症も抗真菌剤で治療されますが、膣真菌感染症には内部治療(ペッサリーなど)が使用される場合がありますが、陰茎の治療にはクリームなどの外部治療のみが推奨されます。[ 71 ]フルコナゾールの経口1回投与は、膣真菌感染症の治療に90%の効果があります。[ 72 ]重度の非再発性症例では、フルコナゾールの複数回投与が推奨されます。[ 21 ]局所治療には、膣坐剤または薬用膣洗浄液が含まれます。他の種類の真菌感染症では、異なる投与量が必要です。 カンジダ・アルビカンスはフルコナゾールに対する耐性を獲得する可能性があり、これは再発性口腔感染症に対して複数回のフルコナゾール投与を受けることが多いHIV/AIDS患者でより問題となります。[ 73 ]
妊娠中の膣真菌感染症の場合、安全性データが得られているため、局所用イミダゾール系またはトリアゾール系抗真菌薬が最適な治療法と考えられている。 [ 74 ]これらの局所製剤の全身吸収は最小限であり、胎盤経由の移行のリスクはほとんどない。[ 74 ]妊娠中の膣真菌感染症では、局所用アゾール系抗真菌薬による治療は、より短い期間ではなく、7日間行うことが推奨される。[ 74 ]
膣真菌感染症に対しては多くの補完的治療法が提案されているが、副作用を伴うものもある。[ 75 ]活動性感染症に対するプロバイオティクスの有効性は確認されていない。[ 19 ]
血液感染
カンジダ血症は、カンジダ属菌が血液に感染することで発症します。その治療は、通常、経口または静脈内抗真菌薬で行われます。[ 76 ]例としては、静脈内フルコナゾールや、カスポファンギンなどのエキノキャンディン系薬剤が挙げられます。[ 21 ]アムホテリシンBも別の選択肢です。[ 21 ]
予後
カンジダ血症を発症した入院患者において、年齢は重要な予後因子である。カンジダ血症後の死亡率は、75歳以上の患者では50%、75歳未満の患者では24%である[ 77 ] 。集中治療室 で治療を受けている患者において、全身性カンジダ症を発症した場合の死亡率は約30~50%である[ 78 ] 。
疫学
口腔カンジダ症は口腔内で最も一般的な真菌感染症であり、[ 79 ]、ヒトにおける最も一般的な日和見口腔感染症でもあります。[ 80 ]口腔感染症は、生後1ヶ月未満の乳児の約6%に発生します。[ 7 ]癌の化学療法を受けている人の約20%とエイズ患者の20%もこの病気を発症します。[ 7 ]
女性の20%は無症状で膣真菌に感染していると推定されています。[ 81 ]米国では、毎年約140万人がカンジダ症で医師の診察を受けています。[ 82 ]女性の約4分の3は、生涯に少なくとも1回は真菌感染症を経験します。[ 8 ]
食道カンジダ症はエイズ患者に最も多くみられる食道感染症であり、全食道感染症の約50%を占め、しばしば他の食道疾患と併存します。エイズ患者と食道カンジダ症患者の約3分の2は口腔カンジダ症も併発しています。[ 32 ]
カンジダ敗血症はまれである。[ 83 ]カンジダは、米国の入院患者における血流感染症の4番目に多い原因である。[ 84 ]集中治療室における血流カンジダの発生率は国によって大きく異なる。[ 85 ]
歴史
口腔カンジダ症に似た症状の記述は、紀元前460~370年頃のヒポクラテス の時代にまで遡ります。[ 23 ]
口腔咽頭および食道カンジダ症の原因菌として真菌が初めて記載されたのは1839年、ベルンハルト・フォン・ランゲンベックによるものでした。[ 86 ]
外陰膣カンジダ症は1849年にウィルキンソンによって初めて記載されました。[ 87 ] 1875年に、オスマンは外陰膣カンジダ症と口腔カンジダ症の原因生物は同じであることを証明しました。[ 87 ]
第二次世界大戦後の抗生物質の出現により、カンジダ症の発生率は増加しました。その後、1950年代にナイスタチンが開発され、発生率は減少しました。[ 88 ]
口語的な「ツグミ」という語源は不明ですが、記録に残っていない古英語の*þrusc、あるいはスカンジナビア語の語源に由来している可能性があります。この語は同名の鳥とは関連がありません。[ 89 ]イギリス英語では主に「カンジダ症」、アメリカ英語では「カンジダ症」が用いられます。[ 87 ]また、 「カンジダ」の発音も異なり、アメリカ英語では「i」にアクセントが置かれるのに対し、イギリス英語では最初の音節にアクセントが置かれます。[ 87 ]
カンジダ属およびカンジダ・アルビカンス種は、1923年に植物学者クリスティン・マリー・ベルクハウトによってユトレヒト大学の博士論文に記載されました。長年にわたり、属と種の分類は進化してきました。この属の旧称には、MycotorulaおよびTorulopsisがあります。また、この種はかつてMonilia albicansおよびOidium albicansとしても知られていました。現在の分類はnomen conservandumであり、これは国際植物会議(IBC)によってその名前の使用が承認されていることを意味します。[ 90 ]
カンジダ属には約150種が含まれますが、ヒトに感染することが知られているのはごくわずかです。C . albicansは最も重要な病原性種です。ヒトに病原性を示すその他の種には、C. auris、C. tropicalis、C. parapsilosis、C. dubliniensis、C. lusitaniaeなどがあります。
カンジダ(Candida)という学名はベルクハウトによって提唱された。これはラテン語のtoga candidaに由来し、古代ローマ共和国の元老院議員候補者が着用していた白いトーガ(ローブ)に由来する。 [ 87 ]種小名albicansもラテン語のalbicare(白くする)に由来する。[ 87 ]これらの学名は、培養されたカンジダ属菌が一般的に白色に見えることに由来する。
代替医療
2005年の出版物は、カンジダ症をめぐって「大規模な疑似科学カルト」[ 91 ]が形成され、3人に1人が酵母菌関連の疾患、特に「カンジダ症過敏症」と呼ばれる症状に罹患していると主張していると指摘している。[ 92 ]代替医療従事者の中には、これらの疾患を宣伝し、サプリメントを治療薬として販売している者もおり、その多くが訴追されている。[ 92 ] [ 93 ] 1990年、代替医療販売業者であるネイチャーズ・ウェイは、酵母菌疾患に関する自己診断検査の広告において虚偽の表示をしないこと、また、食品やサプリメントが酵母菌疾患を抑制する能力について根拠のない表示をしないことを条件に、FTC(連邦取引委員会)との同意協定に署名した。この協定は、真正カンジダ症の研究に対し、国立衛生研究所(NIH)に3万ドルの罰金を支払うことを条件としている。[ 93 ]
研究
カンジダ菌の高レベルコロニー化は、クローン病を含むいくつかの消化管疾患に関連しています。[ 94 ] [ 95 ]
過去30~40年の間に世界中で抗真菌薬に対する耐性が増加しています。[ 96 ] [ 97 ]
参考文献
- ^ a b c James WD, Elston DM, Berger TG, Andrews GC, et al. (2006). Andrews' Diseases of the Skin: clinical Dermatology . Saunders Elsevier. pp. 308– 311. ISBN 978-0-7216-2921-6。
- ^ a b「膣カンジダ症」 .真菌性疾患. 米国疾病予防管理センター. 2019年11月13日. 2014年12月29日時点のオリジナルよりアーカイブ。 2019年12月24日閲覧。
- ^ a b c「口、喉、食道のカンジダ感染症」真菌性疾患。米国疾病予防管理センター。2019年11月13日。 2019年1月9日時点のオリジナルよりアーカイブ。 2019年12月24日閲覧。
- ^ a b「カンジダ症」 .真菌性疾患. 米国疾病予防管理センター. 2019年11月13日. 2014年12月29日時点のオリジナルよりアーカイブ。 2019年12月24日閲覧。
- ^ a b c d e f g「リスクと予防」。米国疾病予防管理センター。2014年2月13日。2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ a b c d e「口腔カンジダ症の治療と転帰」米国疾病予防管理センター(CDC)2014年2月13日。2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ a b c d e「口腔カンジダ症の統計」。米国疾病予防管理センター。2014年2月13日。2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ a b c「性器/外陰膣カンジダ症(VVC)」。米国疾病予防管理センター。2014年2月13日。2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ 「口腔カンジダ症の症状」米国疾病予防管理センター(CDC)2014年2月13日。2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ “男性と女性のカンジダ症” . nhs.uk. 2018年1月9日. 2018年9月25日時点のオリジナルよりアーカイブ。2020年3月16日閲覧。
- ^ a b「性器/外陰膣カンジダ症の症状」米国疾病予防管理センター(CDC)2014年2月13日。2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ a b「侵襲性カンジダ症の症状」米国疾病予防管理センター(CDC)2014年2月13日。2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ Guo X, Lam SY, Janmaat VT, de Jonge PJ, Hansen BE, Leeuwenburgh I, et al. (2025年1月). 「アカラシア患者における食道カンジダ感染症と食道がんリスク」 . JAMA Netw Open . 8 (1): e2454685. doi : 10.1001/jamanetworkopen.2024.54685 . PMC 11733698. PMID 39808429 .
- ^ 「カンジダ症」 . 米国疾病予防管理センター. 2014年2月13日. 2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ a b c Walker M (2008). 「母乳育児における一般的な問題の克服」.周産期・新生児看護ジャーナル. 22 (4): 267–74 . doi : 10.1097/01.JPN.0000341356.45446.23 . PMID 19011490. S2CID 27801867 .
- ^ a b「性器/外陰膣カンジダ症のリスクがある人々」米国疾病予防管理センター(CDC)2014年2月13日。2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ a b「侵襲性カンジダ症のリスクがある人々」米国疾病予防管理センター(CDC)2014年2月13日。2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ a b c Jurden L, Buchanan M, Kelsberg G, Safranek S (2012年6月). 「臨床的考察:プロバイオティクスは再発性膣炎を安全に予防できるか?」The Journal of Family Practice . 61 (6): 357, 368. PMID 22670239 .
- ^ a b Abad CL, Safdar N (2009年6月). 「泌尿生殖器感染症の治療または予防における乳酸菌プロバイオティクスの役割 - 系統的レビュー」. Journal of Chemotherapy . 21 (3): 243–52 . doi : 10.1179 /joc.2009.21.3.243 . PMID 19567343. S2CID 32398416 .
- ^ 「性器/外陰膣カンジダ症の治療と転帰」米国疾病予防管理センター(CDC)2014年2月13日。2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ a b c d e f g h i j Pappas PG, Kauffman CA, Andes DR, Clancy CJ, Marr KA, Ostrosky-Zeichner L, et al. (2016年2月). 「エグゼクティブサマリー:カンジダ症管理のための臨床実践ガイドライン:米国感染症学会による2016年改訂版」臨床感染症62 ( 4): 409–17 . doi : 10.1093/cid/civ1194 . PMID 26810419 .
- ^ 「侵襲性カンジダ症の統計」米国疾病予防管理センター(CDC)2014年2月13日。2014年12月29日時点のオリジナルよりアーカイブ。 2014年12月28日閲覧。
- ^ a b Dolin GL, Mandell JE, Bennett R (2010). Mandell, Douglas, and Bennett'sPrinciples and Practice of infections (第7版). フィラデルフィア, PA: Churchill Livingstone/Elsevier. pp. Chapter 250. ISBN 978-0-443-06839-3。
- ^ a b c d e f g h i j k l m n o p q r s t Hidalgo JA, Vazquez JA (2015年8月18日). 「カンジダ症:臨床症状」 Medscape . WebMD. 2016年6月1日時点のオリジナルよりアーカイブ。 2016年6月22日閲覧。
- ^ Walsh TJ, Dixon DM (1996). 「深部真菌症」 . Baron S, et al. (編). Baron's Medical Microbiology (第4版). テキサス大学医学部. ISBN 978-0-9631172-1-2. PMID 21413276 . 2008年12月1日時点のオリジナルよりアーカイブ。
- ^ a b c d e f g h Patil S, Rao RS, Majumdar B, Anil S (2015年12月). 「口腔カンジダ感染症の臨床症状と治療戦略」 . Frontiers in Microbiology . 6 : 1391. doi : 10.3389/fmicb.2015.01391 . PMC 4681845. PMID 26733948 .
- ^ a b c d e f Martins N, Ferreira IC, Barros L, Silva S, Henriques M (2014年6月). 「カンジダ症:素因、予防、診断、代替治療」(PDF) . Mycopathologia . 177 ( 5– 6): 223– 40. doi : 10.1007/s11046-014-9749-1 . hdl : 10198/10147 . PMID 24789109. S2CID 795450. 2017年8月17日時点のオリジナルよりアーカイブ(PDF) . 2019年9月24日閲覧。
カンジダ属およびその他の微生物がこの複雑な真菌感染症に関与していますが、カンジダ・アルビカンスが最も多くみられます。過去20年間にわたり、消化管、尿路、呼吸器系における異常な増殖が観察されており、免疫不全患者だけでなく、院内感染や健常者においても同様の現象が認められています。真菌感染症の原因となる因子は多岐にわたるため、カンジダ症は多因子症候群の好例と言えます。
- ^ a b c d Wang ZK, Yang YS, Stefka AT, Sun G, Peng LH (2014年4月). 「レビュー記事:真菌性微生物叢と消化器疾患」 . Alimentary Pharmacology & Therapeutics . 39 (8): 751– 66. doi : 10.1111/apt.12665 . PMID 24612332. S2CID 22101484.さらに、免疫状態が正常な患者においても消化管真菌感染症が報告されている。消化器系真菌感染症は、
常在日和見真菌と外因性病原性真菌の両方によって引き起こされる可能性がある。消化管の様々な部位におけるIFIはそれぞれ特有の臨床的特徴を有し、しばしば様々な重篤な疾患を伴う。消化器疾患に伴うIFIはそれほど一般的ではありませんが、関連症状、徴候、内視鏡的所見や画像所見の特異性が低く、治療選択肢が乏しいため、致命的な転帰につながる可能性があります。... カンジダ属は、胃IFI患者で最も頻繁に同定される菌種でもあります。... 胃IFIは、腹痛と嘔吐を特徴とすることが多く、内視鏡的所見には、胃の巨大潰瘍や多発性潰瘍、狭窄、穿孔、瘻孔などがあります。例えば、深くて大きく治療困難な潰瘍を特徴とする胃内真菌感染症を伴った胃潰瘍[118]は、1930年代にすでに報告されています。... 腸内での真菌の過剰増殖と定着は、下痢につながる可能性があります。
- ^ a b c d e f g Erdogan A, Rao SS (2015年4月). 「小腸真菌過剰増殖症」. Current Gastroenterology Reports . 17 (4) 16. doi : 10.1007/s11894-015-0436-2 . PMID 25786900. S2CID 3098136.小腸真菌過剰増殖症(SIFO)は、小腸における真菌の過剰増殖を特徴とし、
消化器症状を伴う。カンジダ症は、特に免疫不全患者やステロイドまたは抗生物質を投与されている患者において、消化器症状を引き起こすことが知られている。しかし、ごく最近になって、免疫不全ではない被験者の小腸における真菌の過剰増殖が、原因不明の消化器症状を引き起こす可能性があるという文献が発表された。最近の 2 つの研究では、原因不明の消化管症状を呈する一連の患者のうち、26 % (94 例中 24 例) と 25.3 % (150 例中 38 例) に SIFO が認められたことが示されています。これらの患者に認められた最も一般的な症状は、げっぷ、腹部膨満、消化不良、吐き気、下痢、ガスでした。SIFO の原因となる根本的なメカニズムは不明ですが、小腸運動障害とプロトンポンプ阻害薬の使用が関連していると考えられています。ただし、これらの観察結果を確認し、健康な被験者と原因不明の消化管症状を呈する患者の両方で真菌過剰増殖の臨床的意義を調べるために、さらなる研究が必要です。... 免疫能のある宿主における通常の SIFO には、フルコナゾール 100~200 mg を 2~3 週間経口投与すれば十分です。
- ^ Fidel PL (2002). 「カンジダに対する免疫」.口腔疾患. 8 (Suppl 2): 69– 75. doi : 10.1034/j.1601-0825.2002.00015.x . PMID 12164664 .
- ^ Pappas PG (2006年9月). 「侵襲性カンジダ症」.北米感染症クリニック. 20 (3): 485– 506. doi : 10.1016/j.idc.2006.07.004 . PMID 16984866 .
- ^ a b c山田 徹、アルパース・DH他 (2009).消化器病学教科書(第5版). チチェスター、ウェスト・サセックス: ブラックウェル出版. p. 814. ISBN 978-1-4051-6911-0。
- ^ 「口腔、咽頭、食道のカンジダ感染症|真菌性疾患|CDC」 www.cdc.gov 2019年4月17日。2019年1月9日時点のオリジナルよりアーカイブ。 2019年8月1日閲覧。
- ^ "Thrush" . 2011年. 2011年2月10日時点のオリジナルよりアーカイブ。2011年4月8日閲覧。
- ^ NHS: 男性のカンジダ症の症状(亀頭炎カンジダ症) 2013年11月1日アーカイブ、 Wayback Machine
- ^ a b「皮膚のカンジダ感染症:MedlinePlus医療百科事典」medlineplus.gov . 2019年8月6日時点のオリジナルよりアーカイブ。2019年8月6日閲覧。
- ^ Wolff BG他編 (2007). ASCRS結腸直腸外科教科書. ニューヨーク: Springer. pp. 241, 242, 245. ISBN 978-0-387-24846-2。
- ^ Mukherjee PK, Sendid B, Hoarau G, Colombel JF, Poulain D, Ghannoum MA (2015年2月). 「消化管疾患における真菌叢」. Nature Reviews. Gastroenterology & Hepatology . 12 (2): 77– 87. doi : 10.1038/nrgastro.2014.188 . PMID 25385227. S2CID 5370536 .
- ^ Santelmann H, Howard JM (2005年1月). 「酵母代謝産物、酵母抗原、そして酵母は過敏性腸症候群の誘因となる可能性がある」(PDF) . European Journal of Gastroenterology & Hepatology . 17 (1): 21– 6. CiteSeerX 10.1.1.567.6030 . doi : 10.1097/00042737-200501000-00005 . PMID 15647635. S2CID 35882838.オリジナル(PDF)から2019年12月5日にアーカイブ. 2017年10月24日閲覧.
- ^ Collins SM (2014年8月). 「IBSにおける腸内細菌叢の役割」. Nature Reviews. Gastroenterology & Hepatology . 11 (8): 497– 505. doi : 10.1038/nrgastro.2014.40 . PMID 24751910. S2CID 10676400 .
- ^グーバ N、ドランクール M (2015). 「消化管の菌叢:感染源」。医学と病気の感染症。45 ( 1–2 ): 9–16 .土井: 10.1016/j.medmal.2015.01.007。PMID 25684583。
- ^ a b Mulley AG, Goroll AH (2006).プライマリケア医学:成人患者の診療評価と管理. フィラデルフィア: Wolters Kluwer Health. pp. 802–3 . ISBN 978-0-7817-7456-7. 2024年2月24日時点のオリジナルよりアーカイブ。2008年11月23日閲覧。
- ^ Goehring RV (2008).ミムズの医学微生物学(第4版). フィラデルフィア, PA: Mosby Elsevier. p. 656. ISBN 978-0-323-04475-2。
- ^ a b MedlinePlus百科事典:膣カンジダ症
- ^ Spampinato C, Leonardi D (2013). 「カンジダ感染症、原因、標的、耐性メカニズム:伝統的および代替抗真菌剤」. BioMed Research International . 2013. Hindawi Limited: 1– 13. doi : 10.1155/2013/204237 . hdl : 11336/3438 . ISSN 2314-6133 . PMC 3708393. PMID 23878798 .
- ^ Nwokolo NC, Boag FC (2000年5月). 「慢性膣カンジダ症.閉経後患者における管理」. Drugs & Aging . 16 (5): 335–9 . doi : 10.2165/00002512-200016050-00003 . PMID 10917071. S2CID 24662417 .
- ^ a b Saag KG, Furst ME, Barnes PJ. 「吸入グルココルチコイドの主な副作用」 . UpToDate . 2020年7月27日時点のオリジナルよりアーカイブ。 2019年8月2日閲覧。
- ^ Bassetti M, Mikulska M, Viscoli C (2010年12月). 「ベンチからベッドサイドまでのレビュー:集中治療室における侵襲性カンジダ症の治療管理」 . Critical Care . 14 (6): 244. doi : 10.1186/cc9239 . PMC 3220045. PMID 21144007 .
- ^ Odds FC (1987). 「カンジダ感染症:概要」. Critical Reviews in Microbiology . 15 (1): 1– 5. doi : 10.3109/10408418709104444 . PMID 3319417 .
- ^ Choo ZW, Chakravarthi S, Wong SF, Nagaraja HS, Thanikachalam PM, Mak JW, et al. (2010年1月). 「実験的に誘発された乳がんと関連した全身性カンジダ症の比較組織病理学的研究」 . Oncology Letters . 1 (1): 215– 222. doi : 10.3892/ol_00000039 . PMC 3436220. PMID 22966285. 2011年7月16日時点のオリジナルよりアーカイブ。
- ^ a b Akpan A, Morgan R (2002年8月). 「口腔カンジダ症」 . Postgraduate Medical Journal . 78 (922): 455–9 . doi : 10.1136/pmj.78.922.455 . PMC 1742467. PMID 12185216 .
- ^ Mårdh PA, Novikova N, Stukalova E (2003年10月). 「再発性外陰膣カンジダ症の女性におけるカンジダによる外陰部外陰部への定着」 . BJOG . 110 (10): 934–7 . doi : 10.1111 / j.1471-0528.2003.01445.x . PMID 14550364. S2CID 25585573 .
- ^ a b Schiefer HG (1997). 「尿生殖路の真菌症」.真菌症. 40 (Suppl 2): 33–6 . doi : 10.1111/j.1439-0507.1997.tb00561.x . PMID 9476502. S2CID 27268821 .
- ^ David LM, Walzman M, Rajamanoharan S (1997年10月). 「異性愛者および同性愛者の男性における性器のコロニー形成とカンジダ感染」 .泌尿器科医学. 73 (5): 394–6 . doi : 10.1136/sti.73.5.394 . PMC 1195901. PMID 9534752 .
- ^ a b Skoczylas MM, Walat A, Kordek A, Loniewska B, Rudnicki J, Maleszka R, et al. (2014). 「先天性カンジダ症:医学と人間生態学における研究対象」Annals of Parasitology . 60 (3): 179– 89. PMID 25281815 .
- ^ a b「口腔カンジダ症 - 診断と治療 - メイヨークリニック」www.mayoclinic.org。2019年8月6日時点のオリジナルよりアーカイブ。2019年8月6日閲覧。
- ^ Warren T (2010). 「これはイースト菌感染症でしょうか?」オリジナルより2011年2月25日アーカイブ。 2011年2月23日閲覧。
- ^ Donders GG, Vereecken A, Bosmans E, Dekeersmaecker A, Salembier G, Spitz B (2002年1月). 「細菌性膣炎とは異なる異常な膣内フローラの定義:好気性膣炎」(PDF) . BJOG . 109 (1): 34– 43. doi : 10.1111/ j.1471-0528.2002.00432.x . hdl : 10067/1033820151162165141 . PMID 11845812. S2CID 8304009 .
- ^ Ferris DG, Nyirjesy P, Sobel JD, Soper D, Pavletic A, Litaker MS (2002年3月). 「患者診断による外陰膣カンジダ症に関連する市販の抗真菌薬の誤用」.産科婦人科学. 99 (3): 419–25 . doi : 10.1016/S0029-7844(01)01759-8 . PMID 11864668. S2CID 25895596 .
- ^ Lu H, Zhou P, Zhao W, Hua H, Yan Z (2020年7月). 「口腔カンジダ症の迅速診断における蛍光染色と通常のKOH塗抹標本の比較 - 診断検査」.口腔疾患. 26 (5): 941–47 . doi : 10.1111/odi.13293 . PMID 32011074 .
- ^ Guarner J, Brandt ME (2011-04-01). 「21世紀における真菌感染症の組織病理学的診断」 . Clinical Microbiology Reviews . 24 (2). American Society for Microbiology: 247–280 . doi : 10.1128 / cmr.00053-10 . ISSN 0893-8512 . PMC 3122495. PMID 21482725 .
- ^ Hidalgo JA, Vazquez JA (2015年8月18日). 「カンジダ症:検査」 . Medscape . WebMD. 2016年6月11日時点のオリジナルよりアーカイブ。 2016年6月22日閲覧。
- ^ Mastromarino P, Vitali B, Mosca L (2013年7月). 「細菌性膣症:プロバイオティクスの臨床試験に関するレビュー」(PDF) . The New Microbiologica . 36 (3): 229–38 . PMID 23912864. 2015年5月18日時点のオリジナルよりアーカイブ(PDF) .
- ^ Nyirjesy P, Sobel JD (2013年5月). 「糖尿病患者における性器真菌感染症」. Postgraduate Medicine . 125 (3): 33– 46. doi : 10.3810/pgm.2013.05.2650 . PMID 23748505. S2CID 25586978 .
- ^ Nolting S, Brautigam M, Weidinger G (1994年4月). 「非皮膚糸状菌性真菌による爪白癬におけるテルビナフィン」. The British Journal of Dermatology . 130 (Suppl 43): 16– 21. doi : 10.1111/ j.1365-2133.1994.tb06088.x . PMID 8186136. S2CID 37415499 .
- ^ Reiss E, Shadomy HJ, Lyon GM (2011). 「第11章」 .基礎医学真菌学. ホーボーケン, ニュージャージー州: John Wiley & Sons. ISBN 978-1-118-10176-62016年4月30日時点のオリジナルよりアーカイブ。
- ^ Mobley DP, Cappelli CC (2008).臨床口腔保健における予防. セントルイス, ミズーリ州: Mosby Elsevier. p. 254. ISBN 978-0-323-03695-5. 2017年9月6日時点のオリジナルよりアーカイブ。
- ^ Falagas ME, Betsi GI, Athanasiou S (2006年8月). 「再発性外陰膣カンジダ症の予防のためのプロバイオティクス:レビュー」 . The Journal of Antimicrobial Chemotherapy . 58 (2): 266–72 . doi : 10.1093/jac/dkl246 . PMID 16790461.
したがって、再発性外陰膣カンジダ症の予防におけるプロバイオティクスの使用に関する利用可能なエビデンスは限られている
。 - ^ Dyer R (2024年3月20日). 「科学者ら、侵襲性真菌感染症を阻止できる可能性のある新たな酵母を発見」 . ScienceAlert . 2025年12月5日閲覧。
- ^ Walker M (2008). 「母乳育児における一般的な問題の克服」.周産期・新生児看護ジャーナル. 22 (4): 267– 274. doi : 10.1097/01.JPN.0000341356.45446.23 . ISSN 0893-2190 . PMID 19011490. S2CID 27801867 .
- ^ 「オスのツグミ:知っておくべきことすべて」 medino . 2021年5月19日時点のオリジナルよりアーカイブ。 2021年5月19日閲覧。
- ^ Moosa MY, Sobel JD, Elhalis H, Du W, Akins RA (2004年1月). 「合成膣模擬培地におけるフルコナゾールのカンジダ・アルビカンスに対する殺菌活性」 . 『抗菌剤と化学療法』 . 48 (1): 161–7 . doi : 10.1128/AAC.48.1.161-167.2004 . PMC 310176. PMID 14693534 .
- ^ Morschhäuser J (2002年7月). 「カンジダ・アルビカンスにおけるフルコナゾール耐性発現の遺伝学的基盤」 . Biochimica et Biophysica Acta (BBA) - Molecular Basis of Disease . 1587 ( 2–3 ): 240–8 . doi : 10.1016/s0925-4439(02)00087-x . PMID 12084466 .
- ^ a b c Soong D, Einarson A (2009年3月). 「妊娠中の膣酵母感染症」 . Canadian Family Physician . 55 (3): 255–6 . PMC 2654841. PMID 19282531 .
- ^フェリックス TC、デ ブリト ローダー DV、ドス サントス ペドロソ R (2019 年 3 月)。 「外陰膣カンジダ症の代替および補完療法」。フォリア 微生物学。64 (2): 133–141 .土井: 10.1007/s12223-018-0652-x。PMID 30269301。S2CID 52889140。
- ^ 「全身性カンジダ症」 NIH.gov .米国保健福祉省、国立衛生研究所。2014年10月。2015年4月27日時点のオリジナルよりアーカイブ。2015年4月19日閲覧。
- ^ Zatta M, Di Bella S, Giacobbe DR, Del Puente F, Mearelli M, Azzini AM, et al. (2020). 「超高齢患者における院内カンジダ血症の臨床的特徴と死亡率:イタリアにおける多施設研究」 . Gerontology . 66 (6): 532– 541. doi : 10.1159/000510638 . ISSN 0304-324X . PMID 33070136. S2CID 224783698. 2023年5月18日時点のオリジナルよりアーカイブ。 2023年10月26日閲覧。
- ^ Williams D, Lewis M (2011年1月). 「口腔カンジダ症の病因と治療」 . Journal of Oral Microbiology . 3 : 5771. doi : 10.3402/jom.v3i0.5771 . PMC 3087208. PMID 21547018 .
- ^ Bouquot BW, Neville DD, Damm CM, Allen JE (2002).口腔・顎顔面病理学(第2版). フィラデルフィア: WB Saunders. pp. 189– 197. ISBN 978-0-7216-9003-2。
- ^ Lalla RV, Patton LL, Dongari-Bagtzoglou A (2013年4月). 「口腔カンジダ症:病因、臨床所見、診断および治療戦略」. Journal of the California Dental Association . 41 (4): 263–8 . doi : 10.1080/19424396.2013.12222301 . PMID 23705242. S2CID 46516738 .
- ^ Sobel JD (2007). 「外陰膣カンジダ症」. The Lancet . 369 (9577): 1961– 1971. doi : 10.1016/s0140-6736(07)60917-9 . ISSN 0140-6736 . PMID 17560449. S2CID 33894309 .
- ^ Benedict K, Jackson BR, Chiller T, Beer KD (2019年5月). 「米国における真菌性疾患の直接医療費の推定」 .臨床感染症. 68 (11): 1791– 1797. doi : 10.1093/cid/ciy776 . PMC 6409199. PMID 30204844 .
- ^ Gow NA (2002年5月8日). 「カンジダ・アルビカンス - 真菌であるジキル博士とハイド氏」(PDF) . Mycologist . 16 (1). doi : 10.1017/S0269915X02006183 . S2CID 86182033. 2020年2月10日時点のオリジナル(PDF)からのアーカイブ。
- ^ 「カンジダ」(PDF) . 米国疾病予防管理センター. 2015年4月27日時点のオリジナルよりアーカイブ(PDF) . 2015年4月19日閲覧。
- ^ Vallabhaneni S, Mody RK, Walker T, Chiller T (2016). 「1. 真菌性疾患の世界的負担」 Sobel J, Ostrosky-Zeichner L (編). 『真菌感染症:北米感染症クリニック誌』 フィラデルフィア: エルゼビア. pp. 2– 3. ISBN 978-0-323-41649-8. 2024年2月24日時点のオリジナルよりアーカイブ。2021年5月29日閲覧。
- ^ Knoke M, Bernhardt H (2006年7月). 「1839年にベルンハルト・フォン・ランゲンベックが初めて記載した食道カンジダ症」.真菌症. 49 (4): 283– 287. doi : 10.1111/j.1439-0507.2006.01237.x . PMID 16784441. S2CID 19140039 .
- ^ a b c d e f Lynch DP (1994年8月). 「口腔カンジダ症。病歴、分類、臨床所見」.口腔外科、口腔医学、口腔病理学. 78 (2): 189–93 . doi : 10.1016/0030-4220(94)90146-5 . PMID 7936588 .
- ^ Obladen M (2012). 「鵞口瘡 - 孤児院の悪夢」.新生児学. 101 (3): 159–65 . doi : 10.1159/000329879 . PMID 22024688. S2CID 5277114 .
- ^「スラッシュ、N.(2)」オックスフォード英語辞典、オックスフォード大学出版局、2023年7月、 https://doi.org/10.1093/OED/1201547560。
- ^グロイター W、マクニール J、バーデット HM、バリー FR (2000)。国際植物命名規約。ケーニヒシュタイン。ISBN 978-3-904144-22-3. 2008年12月2日時点のオリジナルよりアーカイブ。2008年11月23日閲覧。
{{cite book}}: CS1 メンテナンス: 場所の発行元が見つかりません (リンク) - ^ Odds FC (1987). 「カンジダ感染症:概要」. Critical Reviews in Microbiology . 15 (1): 1– 5. doi : 10.3109/10408418709104444 . PMID 3319417 .
- ^ a bバレットS(2005年10月8日)「疑わしい「酵母アレルギー」」「 . Quackwatch . 2008年5月13日時点のオリジナルよりアーカイブ。
- ^ a b Jarvis WT. 「カンジダ症過敏症」 . National Council Against Health Fraud . 2014年2月1日時点のオリジナルよりアーカイブ。 2014年1月18日閲覧。
- ^熊本CA(2011年8月). 「炎症と胃腸管カンジダのコロニー形成」 . Current Opinion in Microbiology . 14 (4): 386–91 . doi : 10.1016/j.mib.2011.07.015 . PMC 3163673. PMID 21802979 .
- ^ Gerard R, Sendid B, Colombel JF, Poulain D, Jouault T (2015年6月). 「カンジダ・アルビカンスのコロニー形成とクローン病の免疫学的関連性」 . Critical Reviews in Microbiology . 41 (2): 135–9 . doi : 10.3109/1040841X.2013.810587 . PMID 23855357. S2CID 39349854 .
- ^ 「抗真菌薬への耐性増加は『世界的な問題』」"。BBCニュース。2018年5月17日。2018年5月21日時点のオリジナルよりアーカイブ。2018年5月18日閲覧。
- ^ Pappas PG, Lionakis MS, Arendrup MC, Ostrosky-Zeichner L, Kullberg BJ (2018年5月). 「侵襲性カンジダ症」 . Nature Reviews. Disease Primers . 4 18026. doi : 10.1038/nrdp.2018.26 . PMID 29749387. S2CID 12502541 .
外部リンク
- 「酵母感染症」 . MedlinePlus . 米国国立医学図書館.