人工授精
| 人工授精 | |
|---|---|
 人間の人工授精の模式図 | |
| ICD-9-CM | 69.92 |
| メッシュ | D007315 |
人工授精とは、性交以外の手段による体内受精によって妊娠を達成することを目的として、女性の子宮頸部または子宮腔に精子を意図的に注入することである。これはヒトの不妊治療であり、牛(凍結牛精液を参照)や豚を含む動物の飼育において一般的に行われている。
人工授精には、生殖補助医療、精子提供、畜産技術などが活用されます。人工授精の技術には、子宮頸管内授精(ICI)と子宮内授精(IUI)があります。第三者の配偶子を使用する場合、この処置は「補助授精」と呼ばれることがあります。
人間
歴史
人工授精の最初の記録は1790年のジョン・ハンターによるもので、彼はリネン織物の妻の妊娠を助けました。[ 1 ] [ 2 ]ドナーによる人工授精の最初の報告例は1884年に発生しました。フィラデルフィアの教授ウィリアム・H・パンコーストは、麻酔をかけた女性に無断で授精を行うため、「最もハンサムな」学生の精子を採取しました。[ 3 ] [ 4 ]この事件は25年後に医学雑誌に報告されました。[ 5 ] 精子バンクは、1950年代にアイオワ大学医学部の研究者ジェローム・K・シャーマンとレイモンド・バンジによる研究からアイオワで開発されました。[ 6 ]
1916年、オーストラリアの優生学者マリオン・ルイザ・ピディントンは、仮名で『ヴィア・ヌオーヴァ(科学と母性)』と題する小冊子を出版し、第一次世界大戦で戦死した兵士の恋人に対する集団人工授精計画の実施を訴えた。彼女はこれを「優生学的に望ましいドナーからの人工授精」を受ける「処女の徴兵」(男性の兵役徴兵に相当する)と表現した。ピディントンは数年間にわたり、オーストラリア、イギリス、アメリカ合衆国で「科学的母性」の名の下にこの計画を推進したが、あまり受け入れられなかった。[ 7 ]
イギリスでは、英国の産科医メアリー・バートンが1930年代にドナーによる人工授精を提供する最初の不妊治療クリニックの一つを設立し、彼女の夫ベルトルト・ヴィースナーは数百人の子どもの父親となった。[ 8 ] [ 9 ]
1980年代には、直接腹腔内授精(DIPI)が時折行われていました。これは、医師が手術の穴や切開部から下腹部に精子を注入し、卵巣で卵母細胞を見つけるか、卵管口から生殖管に入ってから卵母細胞を見つけることを目的としています。[ 10 ] [ 11 ]
患者と配偶子提供者
人工授精(AI)は、性交を伴わずに妊娠を成立させるために、精子を女性の生殖器系に注入する医療行為です。使用される精子は、受精者のパートナーまたはドナー(身元が判明している場合も匿名の場合もあります)から採取されます。人工授精に使用する精子の採取方法は様々です。
人工授精は、もともと不妊治療に悩む異性愛カップルを支援するために主に用いられていました。しかし、顕微授精(ICSI)などの生殖技術の進歩により、多くのカップルにとってAIの必要性は低下しました。それでもなお、特定のケースではAIが推奨されることがあります。AIを行う前に、パートナー双方が自然妊娠を妨げる可能性のある身体的または生殖的要因を特定し、対処するための医学的検査を受けるのが一般的です。これには、男性の精子数、運動性、生存能力の評価、女性の排卵および生殖器官の評価などが含まれます。精子に対する免疫反応や、瘢痕、閉塞、頸管粘液の増粘といった子宮頸部の問題など、特定の状況では人工授精が適切な選択肢となる場合があります。
現代の医療現場では、独身女性や同性愛関係にある女性など、男性パートナーのいない女性が、ドナー精子を使って妊娠する人工授精が頻繁に行われています。
2016年、セブンティーン誌に、精子提供者から生まれたティーンエイジャー、ケイシー・サクサー=タウルビーさんの物語を特集した記事が掲載されました。彼女は、ドナー兄弟登録簿に登録されているドナーの凍結バンク番号を使って、同じドナーから生まれた兄弟姉妹を見つけることができました。彼らは「5010ers」として知られるようになり、連絡を取り合うためにFacebookグループを結成しました。[ 12 ]
患者とドナーにとっての障壁
一部の国では、精子提供や人工授精を受けることができる人を制限・規制する法律があります。[ 13 ]人工授精が許可されていない地域に住んでいる女性の中には、人工授精が許可されている別の地域に旅行する人もいます。自然授精と比較して、人工授精は費用がかかり、より侵襲的になる可能性があり、専門家の助けが必要になる場合もあります。
準備
タイミングは非常に重要です。受精のチャンスは卵子の放出からわずか12時間以内だからです。成功率を高めるために、女性の月経周期を注意深く観察します。排卵検査薬、超音波検査、基礎体温などの血液検査、膣粘液の色や性状、子宮頸管の柔らかさなどを観察します。人工授精の成功率を高めるために、月経周期を刺激する薬剤が使用されることもありますが、このような薬剤の使用は多胎出産の可能性も高めます。
精子は新鮮な状態でも洗浄済みの状態でも提供できます。[ 14 ]洗浄精子は、特定の状況下では必須です。運動精子の濃縮前と濃縮後の精子数を数えます。精子バンクから提供された精子は一定期間凍結・隔離され、提供者はサンプル採取の前後に検査を受け、伝染病に罹患していないことを確認します。精子バンクから提供された精子は、凍結、保管、輸送を容易にするために 精液増量剤に懸濁されます。
精子が個人ドナーから直接提供される場合、または精子代理店を通じて提供される場合、通常は新鮮な状態で提供され、凍結保存は行われません。このように提供された精子は、レシピエントの女性またはそのパートナーに直接提供される場合もあれば、特別な断熱容器に入れて輸送される場合もあります。ドナーの中には、精子を凍結保存するための独自の凍結装置を所有している人もいます。
テクニック
使用される精液は、新鮮精液、生精液、または冷凍精液です。精子バンクから提供されたドナー精子は、必ず隔離・凍結されており、使用前に解凍する必要があります。理想的には、2~3日間禁欲した後、潤滑剤を使用せずに精子を提供するのが望ましいです。潤滑剤は精子の運動性を阻害する可能性があるためです。[ 15 ]卵子が放出されると、精液は使用される方法に応じて、 女性の膣、子宮、または子宮頸部に注入されます。
場合によっては、「治療周期」内で精子が 2 回挿入されることもあります。
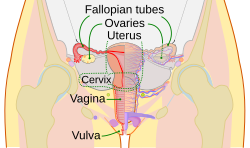
子宮頸管内
子宮頸管内授精(ICI)は、性交中に陰茎から膣へ精液が自然に射精される現象を最も忠実に模倣した人工授精法です。痛みを伴わず、洗浄されていない精液または生の精液を通常は針のない注射器を用いて子宮頸部の入り口から膣に注入する、最も簡便かつ一般的な人工授精法です。膣は、性交時と同様に、射精液中の精子とその他の化学物質を分離するフィルターとして機能し、精子だけが子宮頸部を通過して子宮へと向かいます。
ICIは、家庭での自己授精や医師による人工授精によって広く行われています。ICI人工授精で使用する精子は、精液を除去するための「洗浄」が不要なため、個人ドナーからの生精液を使用できます。精子バンクからICIまたはIUI用に調製された精子は、ICIに適しています。ICIは、オンラインでドナー精子を購入する独身女性やレズビアン女性の間で人気の人工授精方法です。
ICIは人工授精の中で最も簡便な方法ですが、メタアナリシスではIUIと比較して生児出生率に差がないことが示されています。[ 16 ]また、女性自身が個人的に行う場合もあれば、パートナーがいる場合はパートナーの立ち会いのもとで行う場合や、パートナーが行う場合もあります。ICIはかつて多くの不妊治療センターで人工授精の方法として用いられていましたが、より信頼性の高い他の人工授精方法が利用可能になったため、この分野での人気は低下しています。
ICIでは、針のない注射器から空気を排出し、液化した精液で注射器を満たします。この目的には、先端が広く丸みを帯びた特殊な注射器を使用することができます。さらに空気が残っている場合は、プランジャーを軽く押し込んで除去します。女性は仰向けに寝て、注射器を膣に挿入します。注射器を挿入する際は、先端が子宮頸部の入り口にできるだけ近くなるように注意します。この目的で膣鏡を使用する場合があり、精液を子宮頸部の入り口にできるだけ近づけるために、注射器の先端にカテーテルを取り付けることもあります。プランジャーをゆっくりと押し込むと、注射器内の精液が膣の奥深くまで優しく排出されます。安全と最良の結果を得るためには、注射器をゆっくりと空にすることが重要です。この処置の目的は、膣内での精液の自然な排出を可能な限り忠実に再現することです。注射器(およびカテーテルを使用する場合はカテーテルも)は、抜く前に数分間そのままにしておくことができます。女性はオーガズムに達することで子宮頸部が精液プールに「沈み込む」ようになり、膣性交を忠実に再現できるため、成功率が向上する可能性があります。
受精後、受精可能な精子は、まるで性交によって膣内に注入されたかのように、子宮頸部から子宮へ、そしてそこから卵管へと自然に進みていきます。そのため、妊娠を促進するために、女性は約30分間じっと横たわることが推奨されます。
通常、1周期中に1回の人工授精で十分です。同じ周期中に追加の人工授精を行っても、妊娠の可能性は上がらない可能性があります。
この過程では普通の性用潤滑剤は使用すべきではありませんが、容易さと快適さを増すために特別な生殖能力用または「精子に優しい」潤滑剤を使用することができます。
専門家の立ち会いなしに自宅で行う場合、膣内の精子を子宮頸部に狙うことがより困難になる可能性があり、子宮頸部の入り口に特に狙うというよりは、膣が精液で「溢れる」ような効果になる可能性がある。この処置は「膣内授精」(IVI)と呼ばれることもある。[ 17 ]精子バンクから提供された精子は凍結されており、授精前に解凍する必要がある。ストロー自体の密封された端は切り離す必要があり、ストローの開口端は通常、内容物が注射器に吸い込まれるように、注射器の先端に直接固定される。通常、複数のストローからの精子を同じ注射器で使用できる。新鮮な精液を使用する場合は、注射器に挿入する前に液化させるか、注射器にバックロードすることができる。
受胎キャップは受胎器具の一種であり、授精後に膣に挿入し、数時間そのままにしておくことができる。この方法を用いると、子宮頸管キャップが精液を子宮頸管の入り口付近の膣内に保持する間、女性は普段通りの活動を続けることができる。この方法の支持者は、妊娠の可能性が高くなると主張している。この受胎器具の利点の 1 つは、新鮮で液化していない精液を使用できることである。男性はキャップ内に直接射精することができるため、新鮮な精液は液化するのを待たずにすぐに膣内に挿入することができるが、収集カップも使用できる。膣に精液を挿入するために他の方法を使用することもできるが、特に受胎キャップのさまざまな用途を伴う。これらの方法には、チューブの付いた特別に設計された受胎キャップがあり、これを空の状態で膣に挿入し、その後液化した精液をチューブに注ぐことができる。これらの方法は、精液が可能な限り子宮頸部の近くに注入され、そこに留まって受精の可能性を高めることを目的として設計されています。
子宮内

子宮内授精(IUI)では、「洗浄された」精子をカテーテルで子宮に直接注入します。洗浄には、自然な射精液に含まれる精子以外の化学物質の除去が含まれます。人工膣授精やICIなどの膣授精では、これらの化学物質は膣によって濾過されます。また、この方法による授精では、粘液層で覆われた子宮頸管を精子が泳いで通過する必要がありません。この粘液層は精子の通過を遅らせ、子宮に入る前に多くの精子が死滅する可能性があります。ICI授精に使用する場合、ドナー精子の粘液透過性検査が行われることがありますが、パートナーの精子が子宮頸管を通過できるかどうかはわかりません。このような場合、IUIを使用すると、より効率的に精子を送り込むことができます。一般的に、IUIは通常、ICIやIVIよりも効率的であると考えられています。そのため、ドナー精子を用いた妊娠を希望する独身女性やレズビアン女性にとって、IUIは最適な選択肢となっています。なぜなら、これらの受精者グループは通常、医学的な問題ではなく、男性パートナーがいないために人工授精を必要とするからです。ドナー精子サービスを利用する受精者が多いため、IUIは現在、不妊治療クリニックで最も人気のある人工授精方法となっています。「人工授精」という用語は、多くの場合、IUI授精を指すようになりました。
洗浄精子を使用することは重要です。洗浄されていない精子はプロスタグランジンを含んでいるため、子宮のけいれんを引き起こし、精液が排出されて痛みを感じることがあるからです。(プロスタグランジンは月経の際に子宮筋層を収縮させ、月経血を子宮から排出させる化合物でもあります。)IUI後、女性が15分間テーブルの上で休むことは、妊娠率を高めるのに最適です。[ 18 ]
この技術を使用すると、ICI の場合と同様に、性交後に起こるのと同じように、卵管の外側部分で自然に受精が起こります。
異性愛カップルの場合、子宮内人工授精を行う適応となるのは、通常、中等度の男性因子、膣内で射精できないこと、および特発性不妊症です。子宮内人工授精前の短期間の射精禁欲は、より高い妊娠率と関連しています。[ 19 ]男性の場合、TMSは1mlあたり500万個以上が最適です。[ 20 ]実際には、ドナー精子はこれらの基準を満たし、IUIはICIよりも効率的な人工授精法であり、一般的に成功率も高いため、独身女性やレズビアンの場合、不妊治療センターでドナー精液を使用する受精方法としてIUIが選択されることが多いです。レズビアンや独身女性は、自身に不妊の問題を抱えている可能性が低く、ドナー精子を直接子宮に挿入できるようにすることで、妊娠する可能性が高くなることがよくあります。 2019年の研究では、人工授精(IUI)を受けたレズビアン女性と異性愛者女性の妊娠率は同程度であることが示されました。しかし、排卵誘発(OI)を受けたレズビアン女性は、自然周期のレズビアン女性と比較して、多胎妊娠率が有意に高いことが判明しました。[ 21 ]
ICIとは異なり、子宮内人工授精(IUI)は通常、医師による施術が必要です。条件の一つは、子宮卵管造影検査で少なくとも1本の卵管透過性があることが証明されることです。不妊期間も重要です。30歳未満の女性はIUIで妊娠する可能性が最も高くなります。妊娠が期待できる周期とは、hCG投与日に16mmを超える卵胞が2つあり、エストロゲン値が500pg/mLを超える周期です。[ 20 ]しかし、ランダム化比較試験によると、着床時にGnRHアゴニストを投与しても、子宮内人工授精周期における妊娠成績は改善されませんでした。[ 22 ]ヨーロッパの著名な私立クリニックの一つが、多重ロジスティック回帰モデルを用いたデータを発表し、精子の起源、母親の年齢、hCG投与日の卵胞数、卵胞破裂、2回目の人工授精後に観察された子宮収縮の回数が出生率と関連していることを示した。[ 23 ] 子宮内人工授精を行うための手順は以下のとおりである。
- 軽度卵巣刺激法(COS):排卵を刺激する際に、同時に何個の卵母細胞が排卵しているかを制御できません。そのため、超音波検査で排卵量(同時に発育している卵胞の数)を確認し、必要な量のホルモンを投与する必要があります。
- 排卵誘発:排卵誘発剤と呼ばれる物質を使用する。
- 精液の受精能獲得法:洗浄遠心分離法、スイムアップ法、または勾配法。受精は受精後1時間以上経過してから行うべきである。ドナー精液を使用する場合は、「洗浄精子」を精子バンクから直接購入することができる。また、「非洗浄精液」は、受精能獲得後、通常最低500万個の運動精子が残ることを条件に、人工授精を行う前に解凍し受精能獲得を行うこともできる。
- 黄体期サポート:子宮内膜におけるプロゲステロンの不足は妊娠を中絶する可能性があります。これを避けるため、1日200mgの微粒子化プロゲステロンを膣から投与します。妊娠した場合は、このホルモンの投与を妊娠10週目まで継続します。
子宮内人工授精(IUI)の費用の内訳は、いくつかの要素から成ります。施術自体の費用は、保険適用外の場合、通常1周期あたり300ドルから1,000ドルの範囲です。[24] 精子の費用は大きく変動し、精子バンクでは1バイアルあたり500ドルから1,000ドル以上になります。[ 25 ]追加費用としては、診察料、排卵誘発剤、超音波検査、血液検査などが挙げられます。[ 24 ]
子宮内人工授精(IUI)を含む不妊治療に対する保険適用範囲は、保険によって大きく異なります。費用の一部をカバーしてくれる保険プランもあれば、不妊治療に対する経済的支援を一切提供しない保険プランもあります。適用範囲は、保険プラン、州の政策や規制、不妊の根本原因など、様々な要因によって異なります。いくつかの州では、保険会社に対し不妊治療の適用範囲拡大を義務付けています。[ 26 ]
IUIは、コントロールされた卵巣過剰刺激法(COH)と併用することができます。体外受精(IVF)に進む前に卵巣を刺激するために、クロミフェンシクレートが第一選択薬、レトロゾールが第二選択薬です。[ 15 ]しかし、高齢出産は成功率を低下させます。38~39歳の女性は、卵巣過剰刺激法とIUIの最初の2周期でそれなりの成功を収めているようです。しかし、40歳以上の女性の場合、COH/IUIを1周期行ってもメリットはないようです。[ 27 ]そのため、医療専門家は、40歳以上の女性の場合、COH/IUIが1周期失敗した後、体外受精を検討することを推奨しています。 [ 27 ]
二重子宮内人工授精は、排卵期の妊娠可能期間を逃すリスクを低減することで、理論的には妊娠率を向上させる。しかしながら、卵巣過剰刺激後の人工授精に関するランダム化試験では、単回子宮内人工授精と二重子宮内人工授精の出生率に差は認められなかった。[ 28 ]コクラン研究では、タイミング法による性交や待機管理と比較したIUIと出生率への影響について不確かなエビデンスが得られたものの、コントロールされた卵巣過剰刺激を伴うIUIは待機管理よりも優れている可能性が高い。[ 29 ]
対照臨床試験による信頼できる証拠が不足しているため、妊娠率と出生率の観点から、どの精液調製法(洗浄遠心分離法、スイムアップ法、または勾配法)がより効果的であるかは明らかではない。[ 30 ]
子宮内人工授精の成功要因
子宮内人工授精(IUI)は、いくつかの要因を考慮することで、より成功率と効果が高まることが示されています。その大きな要因の一つは、使用される精子の健康状態です。[ 31 ]精子の運動性は精子洗浄手順によって改善され、精子密度と精子濃度指数は、いずれも精子の洗浄と精子検体の健全性の検査によって確認され、IUI後の妊娠検査が陽性となる主な指標となります。[ 31 ]
このプロセスに関与する男性と女性(卵子と精子の提供者)の年齢は非常に重要です。[ 31 ]年齢は通常、女性の年齢が決定要因であるとされていますが、研究によると、男性と女性の年齢はどちらも手順の成功にほぼ同じ影響を与えることが示されています。[ 31 ]年齢とともに、妊娠可能な期間も IUI の成功の要因であることがわかっており、不妊期間が長ければ長いほど、妊娠検査が陽性になる可能性が低くなります。[ 31 ]年齢がリスク要因として話題になるときは、一般的に、卵子と精子の DNA の変異の可能性が高くなることを指しています。[ 31 ]
最後に、女性の体の生物学的要因は、IUI手順の成功にいくらか影響を与える可能性があります。[ 31 ]受精時の子宮内膜の厚さは、他のいくつかの要因よりも懸念されるほどではありませんが、中程度に重要です。[ 31 ]卵巣刺激中に発育、成長し、卵巣から回収された卵胞の数は特に重要であり、不妊治療における主要な成功要因です。[ 31 ]そして最後に、女性パートナーにとっては、HCG投与日の体内のエストラジオール濃度です。[ 31 ]
IUIが使える人
IUI は他の不妊治療オプション (体外受精、IVF など) よりも安価で侵襲性が低いため、不妊治療を希望する人が最初に選択する治療法です。[ 31 ]なかなか妊娠しないものの、まだ不妊治療を試したことがない個人またはカップルは、IUI の良い候補になります。[ 31 ] IUI は、より手頃な価格でアクセスしやすい不妊治療の手段となりますが、女性要因による不妊症と判断された場合、IUI は最適な選択肢ではない可能性があります。[ 31 ] IUI は、ドナー精子を使用する独身者にとっても非常に良い選択肢です。ドナー精子は規制や検査を受けますが、パートナーからの精子提供には当てはまらない場合があるからです。[ 31 ]さらに、レズビアンやクィアのカップルにとって、IUI は良い不妊治療の手段となります。なぜなら、ほとんどの場合不妊に悩まされることはなく、規制され検査されたドナー精子を使用する可能性が高いからです。[ 31 ]さらに、代理母はIUIを通じて人工授精を受けることができ、他の個人やカップルが代理母の精子で妊娠するのを助けることができる。[ 31 ]
子宮内管腹膜
子宮内卵管腹膜授精(IUTPI)では、洗浄した精子を子宮と卵管の両方に注入する。その後、膣への精子の漏れを防ぐために子宮頸管をクランプする。このクランプは、特別に設計されたダブルナット二枚貝(DNB)腟鏡を用いるのが最も効果的である。精子は、子宮腔を満たすのに十分な10mlの量になるように混合され、卵管の間質部分と膨大部を通過し、最終的に腹腔とダグラス窩に到達し、そこで腹腔液と卵胞液と混合される。IUTPIは、原因不明の不妊症、軽度または中等度の男性不妊症、軽度または中等度の子宮内膜症に有効である。[ 32 ]卵管以外の不妊症では、子宮内授精よりも卵管精子灌流法の方が好ましい方法である。[ 33 ]
卵管内
卵管内人工授精(ITI)は洗浄精子を卵管に注入する治療法ですが、この方法はIUIと比べて一般的に有益な効果があるとは考えられていません。[ 34 ]しかし、ITIは配偶子卵管内移植と混同しないでください。配偶子卵管内移植では、卵子と精子の両方が女性の体外で混合され、その後すぐに卵管に挿入され、そこで受精が起こります。
LGBTQ+に関する懸念
IUI のような多くの受精処置は通常は医療現場で行われますが、異性間の挿入性交では妊娠できない可能性のある人々の生活においてこれが果たす重要な役割が社会でますます認識されつつあります。LGBTQ+ の個人やカップルにとって、精子提供者を用いた人工授精は、子育てのためのより費用対効果の高い方法の一つです。クリニックでの IUI は多くの人に開かれているかもしれませんが、通常、そこには受精処置が既婚カップルのみを対象としていたことや、LGBTQ+ コミュニティにこれらのサービスを拡大することに多くの社会で抵抗があった時代にまで遡る、異性間の生殖に関する物語がまだ含まれています。実際、初期の頃には、独身女性やレズビアンのカップルにサービスを提供する不妊治療クリニックはほとんどありませんでした。英国においてこの点で注目すべき先駆者としては、 1992年に不妊治療サービスが法定規制される以前から活動していた英国妊娠諮問サービス(BPAS)と妊娠諮問サービス(PAS)、そして1998年から独身女性やレズビアンに人工授精を提供していたロンドン女性クリニック(LWC)が挙げられる。今日多くの国で行われている精子提供による人工授精のほとんどはレズビアンのカップル、または主にレズビアンの独身女性を対象としているが、そのレトリックや広告の多くは異性愛カップルに向けられている。実際、多くの精子バンクは、提供された精子のほとんどがレズビアンや独身女性のために使用されることを提供者に知らせたがらないようだ。社会が精子提供による人工授精について語り、それを実践する方法を改善するには、包括的な言葉を使うことが考えられる。そのための1つの方法は、このプロセスにLGBTQの物語を取り入れ、特に家族中心のプロセスであることを重視することである。[ 35 ]医療現場であっても、親密さと家族中心主義をこのプロセスに取り入れることが重要です。なぜなら、敵対的で差別的な環境と見なされることもある中で、つながりと包括性を促進するからです。[ 35 ] LGBTQのカップルや個人は、不妊治療を受ける際に、異性愛者のカップルよりも多くの複雑さと障壁を乗り越えなければならないのが一般的です。 [ 35 ]例えば、偏見やキャリアの決定などです。そのため、プロセスの中で親密さとつながりの余地を持たせることで、個人の経験を改善し、ストレスを軽減し、疎外された個人を標的とする障壁を最小限に抑えることができます。
レズビアンカップルは、友人や家族を精子ドナーとして選ぶことも、匿名のドナーを選ぶこともできます。[ 36 ]精子ドナーが選ばれた後、カップルはドナー精子を用いたIUIに進むことができます。IUIは同性カップルにとって経済的な選択肢であり、薬を使用せずに行うことができます。[ 37 ] 2021年の研究によると、IUIを受けたレズビアン女性の臨床妊娠率は1周期あたり平均13.2%、成功率は42.2%で、平均周期数は3.6でした。[ 38 ]
妊娠率

人工授精の妊娠成功率は、ICIでは1月経周期あたり10~15% [ 40 ] 、 IUIでは1周期あたり15~20%[ 41 ]です。IUIでは、6周期後に約60~70%が妊娠に至ります。[ 42 ]
しかし、これらの妊娠率は非常に誤解を招く可能性がある。なぜなら、意味のある答えを出すためには、成功の定義や総人口の計算など、多くの要因を考慮する必要があるからである。[ 43 ]これらの率は、年齢、全体的な生殖に関する健康状態、および患者が授精中にオーガズムに達したかどうかによって影響を受ける可能性がある。授精後の固定が妊娠の可能性を高めるかどうかについては、文献で矛盾している。[ 44 ]以前のデータでは、患者が授精後15分間動かないことが統計的に有意であると示唆されているが、別のレビュー記事では有意ではないと主張している。[ 45 ]考慮すべき点は、15分間動かないことで可能性が高まる場合、患者または医療システムにコストがかかることである。原因不明の不妊症のカップルにとって、無刺激のIUIは自然妊娠の方法よりも効果的ではない。[ 46 ] [ 47 ]
妊娠率は、 1周期に使用される総精子数、より具体的には総運動精子数(TMSC)にも左右されます。成功率はTMSCの増加とともに高まりますが、特定の数を超えると他の要因によって成功が制限されるようになります。500万個のTMSC(グラフでは約1000万個のTSCとなる場合もあります)を1周期に使用する2周期の合計妊娠率は、1000万個のTMSCを使用する1周期よりも大幅に高くなります。ただし、コスト効率は高くなりますが、TMSCを低くすると妊娠に至るまでの平均時間も長くなります。年齢が妊娠力において大きな要因になりつつある女性は、その余分な時間を費やしたくないかもしれません。
子ども1人あたりのサンプル数
出産に必要な精子(精液)の数は、個人差やクリニックによって大きく異なります。しかし、以下の式は、妊娠に関わる主な要因を一般化したものです。
子宮頸管内授精の場合:
- Nは、単一のサンプルから何人の子供が生まれるかを表します。
- Vsはサンプル(射精液)の体積であり、通常は1.0 mLから6.5 mLの範囲である[ 48 ]
- cは凍結融解後のサンプル中の運動精子の濃度で、1mlあたり約500万~2000万個であるが、大きく変動する。
- r sは1周期あたりの妊娠率で、10%から35%の範囲である[ 40 ]
- n rは、膣授精 (VI) または子宮頸管授精 (ICI) に推奨される総運動精子数で、1 ml あたり約 2,000 万個です。
使用される運動精子の数が増えると妊娠率は上がりますが、他の要因が制限となる場合は、ある程度までしか上がりません。
最も単純な形では、この方程式は次のようになります。
- Nは、1つのサンプルから何人の子供が生まれるかである。
- n sはサンプルごとに生産されるバイアルの数です
- n cはサイクルで使用されるバイアルの数です
- r sは1周期あたりの妊娠率である。
nはさらに次のように分割できます。
- n sはサンプルごとに生産されるバイアルの数です
- V sはサンプルの体積である
- V vは使用されるバイアルの容量です
n c は次のように分割できます。
- n cはサイクルで使用されるバイアルの数です
- n rは、周期に使用することを推奨される運動精子の数です。
- n sはバイアル中の運動精子の数である
nは次のように分割できます。
- n sはバイアル中の運動精子の数である
- V vは使用されるバイアルの容量です
- cはサンプル中の運動精子の濃度である
したがって、要因は次のように表すことができます。
- Nは、1つのサンプルで何人の子供を助けることができるかを表し、
- V sはサンプルの体積である
- cはサンプル中の運動精子の濃度である
- r sは1周期あたりの妊娠率である。
- n rは、周期に使用することを推奨される運動精子の数です。
- V vは使用されるバイアルの容量です(この値はNに影響を与えないため、省略できます。つまり、バイアルが小さいほど、使用されるバイアルの数が多くなります)。

これらの数字から、1 つのサンプルは平均して 0.1 ~ 0.6 人の子供の誕生に役立ちます。つまり、実際には子供 1 人を誕生させるには平均 2 ~ 5 つのサンプルが必要です。
子宮内人工授精の場合、遠心分離分率(f c)を式に追加することができます。
- f cはサンプルの遠心分離後に残る体積の割合であり、約半分 (0.5) から 3 分の 1 (0.33) になります。
一方、IUIでは1周期あたり500万個の運動精子しか必要ありません(n r =500万)。
したがって、IUI に使用する場合、子供 1 人あたり 1 ~ 3 個のサンプルのみが必要になる場合があります。
社会的影響
生殖補助医療(ART)への依存度が高まったことで生じた主要な問題の一つは、カップルに妊娠を強いるプレッシャーである。「子供を持つことが非常に望まれ、親になることは文化的に義務付けられており、子供を持たないことは社会的に受け入れられない」[ 49 ]
不妊症の医療化は、人々が不妊症を非常に否定的に捉えるよう促す枠組みを作り出しています。多くの文化では、ドナーによる人工授精は宗教的および文化的に禁じられており、多くの場合、体外受精のようなアクセスしにくい「ハイテク」で高価な生殖補助医療が唯一の解決策となっています。
不妊症の治療において生殖医療技術に過度に依存することで、特に中央アフリカと南アフリカの「不妊ベルト」の住民は、人工授精技術で治療可能な不妊症の主な原因の多く、すなわち予防可能な感染症や食事、生活習慣の影響に対処することができなくなっています。[ 49 ]
適切な記録が残されていない場合、子孫が成長したときに偶発的な近親相姦を起こす危険があります。
リスク要因
人工授精のリスク要因は、他の不妊治療に比べて比較的低いです。最も顕著なリスク要因は、施術後の感染症です。その他のリスク要因としては、双子や三つ子の妊娠リスクの上昇、施術中の軽度の膣出血などが挙げられます。[ 50 ]
これらのリスク要因は軽微で、一般的には管理可能ですが、不妊治療全般のリスク要因に関して、アイデンティティグループ間で大きな知識格差が存在します。例えば、LGBTQ+の人々は「異性愛者の同年代の女性と比較して、生殖結果に関連するリスク要因に関する知識に大きな格差がある」ことが判明しました。[ 51 ]そのため、医療提供者は、LGBTQ+の患者に対し、人工授精の潜在的なリスク要因について特別な注意を払って教育することが不可欠です。LGBTQ+の人々と異性愛者の人々の間のこの知識格差が及ぼす影響は深刻であり、注目に値します。このような処置に関する適切な情報やリスク要因へのアクセスが不足していると、これらの処置を受けることを完全に断念してしまう可能性があります。その結果、LGBTQ+の家族形成や生殖の標準化が進みにくくなり、LGBTQ+の人々の間で情報不足の悪循環が続くことになります。
法的制限
国によっては、人工授精を様々な方法で制限しています。例えば、独身女性への人工授精を禁止している国もあれば、ドナー精子の使用を禁止している国もあります。
ヨーロッパ
2013 年 5 月現在、以下のヨーロッパ諸国では独身女性に対する医療支援による AI が認められています。
アメリカ合衆国の法律
人工授精に関する法律の歴史
人工授精はかつては姦通とみなされ、1960年代に州が人工授精で生まれた子供を嫡出子と認めるまでは違法だった。[ 53 ]子供が嫡出子と認められるようになると、子供の親は誰か、代理出産をどう扱うか、父親の権利、そして最終的には人工授精とLGBT+の親に関する法的な問題が生じ始めた。人工授精が行われる前は、子供の法律上の親は、子供を妊娠した2人、または子供を出産した人とその法律上の配偶者であったが、[ 53 ]人工授精は親になる法的プロセスと子供の親が誰であるかを複雑にする。子供の親が誰であるかを決めることは、人工授精に関する最大の法的難題である。しかし、代理出産やドナーの権利に関する問題も、親を決定する際の副次的な問題として浮上する。人工授精と親の権利を扱った主な訴訟としては、KM v EG、Johnson v Calvert、Matter of Baby M、 In Re KMHなどがあります。
法的親子関係と人工授精
伝統的な方法で子供を妊娠した場合、その子の法的な親が誰であるかについては、ほとんど矛盾はありません。しかし、人工授精によって妊娠した子供は、両親のどちらかと遺伝的に血縁関係がない場合があるため、その子の法的な親が誰であるかが問題となることがあります。1973年に統一親子法が可決される以前は、人工授精によって妊娠した子供は「非嫡出」子とみなされていました。[ 53 ]統一親子法は、人工授精によって生まれた子供を法的に認められ、子供の法的な親を決定する方法の先例となりました。[ 53 ]しかし、この法律は結婚した夫婦の子供にのみ適用されました。[ 53 ]この法律は、子供を出産した人が母親であり、父親はその女性の夫であると定めました。[ 53 ] 2002年、州ごとに個別に制定されている統一親子関係法[ 54 ]が改正され、未婚カップルにも結婚カップルと同様の子供に対する権利があると規定されました。[ 54 ]これにより、親になる権利を持つ人が「父親」としての社会的役割を果たす男性にまで拡大されました。[ 54 ]子供が精子提供者によって生まれたか代理母によって生まれたかによって、母親と父親の両方に親権を確立する方法は多様化しました。現在、いくつかの州で統一親子関係法の改正版が可決され始めており、親子関係の判定方法を拡大しています。[ 55 ]この法案には、「父親」の意味を性別に関わらず父親の役割を果たす人すべてに拡大し、「母親」の意味を性別に関わらず子供を産む人すべてに拡大することが含まれています。さらに、この法律は「夫」や「妻」という表現を「配偶者」に変更することになる。[ 55 ]
父親の権利
人工授精と父親の権利に関しては全50州に適用される連邦法はないが、多くの州が採用しているモデルとして統一親子法がある。[ 56 ] 1973年の統一親子法では、医師免許を持つ者による人工授精を受ける異性愛者の夫婦は、精子提供者ではなく夫を子供の実父として記載することができた。[ 56 ]その後、この法律の改訂版が導入されたが、あまり広く採用されていない[ 56 ]
一般的に、人工授精が既婚女性と匿名の提供者の間で行われる場合、父子関係は問題になりません。[ 56 ]ほとんどの州では、匿名の提供者による父子関係の主張は認められないと規定されており、ほとんどの精子提供センターは、提供者が参加する前に父子関係の権利を放棄する旨の署名を求める契約を利用しています。[ 56 ]しかし、母親が提供者を知っている場合、または未婚のまま人工授精を行う場合、複雑な問題が発生する可能性があります。[ 56 ]私的な精子提供の場合、提供者と受領者が人工授精に関する州法を遵守しなかった場合、精子提供者と受領者がお互いを知っている場合、または提供者が子供の父親になる意図を持っていた場合には、父子関係の権利と責任が精子提供者に付与されることがよくあります。[ 56 ]これらのうちの1つまたはいくつかが当てはまる場合、裁判所は親権を放棄する書面による合意を執行不可能と判断したことがあります。[ 56 ]
反対と批判
宗教的反対
ヨハネ23世教皇のように、神学的根拠に基づく議論の中には、この慣行の道徳的正当性を否定するものもあります。しかし、米国カトリック教会評議会( USCCB )の文書によると、「合法的に得られた」(シリコンシース、つまり穴あきコンドームを用いた通常の性交)精液サンプルを用いた子宮内人工授精(IUI)は、技術的に準備された精液サンプル(洗浄など)であり、教会当局によって承認も不承認もされておらず、その道徳的正当性は依然として議論の的となっています。[ 57 ]カトリック教会などの一部の宗教団体や個人も、人工授精のために精子を入手することは「自慰行為という悪徳を助長する姦淫の一形態」と見なされているため、人工授精を批判しています。[ 58 ]
その他の道徳に基づく反対
人工授精に批判的な人々は、AIが特定の形質の選択を通じて優生主義的な慣行を助長する可能性を懸念しています。こうした批判の根拠は、家畜やその他の家畜の繁殖における人工授精の歴史であり、人間による選択を通じて好ましい形質が促進されてきたという点です。[ 58 ]
その他の動物
.jpg/440px-Inseminatie_(4494727256).jpg)

人工授精は、ペット、家畜、絶滅危惧種、動物園や海中公園の動物など輸送が難しい動物に対して行われます。
理由とテクニック
これは、オスがより多くのメスに受精できるようにするため、距離や時間によって隔てられたオスの遺伝物質を使用できるようにするため、物理的な繁殖の困難を克服するため、子孫の父系を管理するため、出産を同期させるため、自然交配中に発生する傷害を回避するため、およびオスを飼う必要性をまったく回避するため(メスの数が少ない場合や繁殖力のあるオスの管理が難しい種の場合など)など、多くの目的で使用される可能性があります。
人工授精は自然交配よりもはるかに一般的です。これは、1頭の雄豚から複数の雌豚を妊娠させることができるためです。例えば、1頭の雄豚から最大30~40頭の雌豚を妊娠させることができます。[ 59 ]作業員は雄豚を自慰行為させることで精液を採取し、豚コウノトリと呼ばれる隆起したカテーテルを通して雌豚に注入します。[ 60 ]雄豚は、授精前に雌豚を物理的に興奮させるために今でも使用されていますが、交尾は阻止されます。[ 61 ]
精液は採取され、増量され、その後冷却または凍結されます。精液は現場で使用することも、雌のいる場所に送ることもできます。凍結された場合、精液が入っている小さなプラスチック製のチューブはストローと呼ばれます。精子が凍結前後に生存可能な状態を保つために、精液はグリセロールまたは他の凍結保護剤を含む溶液と混合されます。増量剤は、より少ない精子で授精を可能にすることで、ドナーからの精液でより多くの雌を妊娠できるようにする溶液です。細菌性性病を制御するために、ストレプトマイシンなどの抗生物質が精子に添加されることがあります。実際の授精の前に、プロゲストーゲンと別のホルモン(通常はPMSGまたはプロスタグランジンF2α) を使用して発情を誘発する場合があります。
歴史

人工受精された最初の胎生動物はイヌでした。この実験は1780年にイタリアのラザロ・スパランツァーニによって成功裏に行われました。もう一人の先駆者は、1899年のロシアのイリヤ・イワノフです。1935年には、国際研究プロジェクトの一環として、サフォーク種の羊の希釈精液がイギリスのケンブリッジからポーランドのクラクフへ空輸されました。[ 62 ]参加者には、プラヴォチェンキ(ポーランド)、ミロヴァノフ(ソ連)、ハモンド・アンド・ウォルトン(イギリス)、トーマスセット(ウルグアイ)がいました。
現代の人工授精は、ペンシルベニア州立大学のジョン・O・アルムクイストによって開拓されました。彼は抗生物質(1946年にペニシリンで初めて効果が実証)を用いて細菌の増殖を抑制し、胚死亡率を低下させ、繁殖効率を向上させました。この成果と、凍結精液の処理、凍結、解凍に関する様々な新技術により、畜産業における人工授精の実用化は飛躍的に進み、1981年にはウルフ財団農業賞を受賞しました。[ 63 ] 彼が開発した多くの技術は、その後、ヒトを含む他の種にも応用されています。
種
人工授精は、羊、馬、[ 64 ]牛、豚、犬、 一般的な血統種の動物、動物園の動物、七面鳥、ミツバチのように小さいものからシャチのように大きいものまで、多くの人間以外の動物で使用されています。
先進国では、家畜の人工授精は特に乳牛の繁殖において一般的であり(全授精の75%を占める)、豚もこの方法で繁殖されています(全授精の最大85%を占める)。これは、畜産業者にとって、望ましい形質を持つ雄豚を利用して家畜群を改良するための経済的な手段です。
牛や豚では一般的であるが、馬の繁殖では人工授精はそれほど広く行われていない。北米の少数の馬協会は、「自然交配」または「自然交配」、つまり牝馬と種牡馬の実際の交配によって妊娠した馬のみを受け入れている 。その中で最も有名なのはジョッキークラブで、サラブレッドの繁殖では人工授精は認められていない。[ 65 ] AQHAや温血馬登録機関など他の登録機関では人工授精によって生まれた子馬の登録が認められており、この方法は広く利用されており、輸送された冷凍または冷却精液を使用することで、同じ施設にいない、あるいは同じ国にさえいない牡馬と牝馬を交配することができる。
現代の種の保全において、鳥類においても精液採取と人工授精が用いられています。2013年、ドイツのギーセンにあるユストゥス・リービッヒ大学のミヒャエル・リーツ博士率いる鳥類・爬虫類・両生類・魚類クリニックの研究者が、オウム類における精液採取と人工授精の新しい技術を開発し、生殖補助技術によって世界初のコンゴウインコを誕生させました。[ 66 ]
飼育下のシャチを研究する科学者たちは、2000年代初頭にこの技術の先駆者となり、「あらゆる鯨類において人工授精を用いた初めての受精と生存子孫の誕生」に成功した。[ 67 ]シーワールドのトレーナーであるジョン・ハーグローブは、カサトカが人工授精を受けた最初のシャチであると述べている。[ 68 ]
権利の侵害
動物の人工授精は動物の権利の侵害だと批判されており、動物の権利活動家はそれを強姦と同一視し、制度化された獣姦を構成すると主張している。[ 69 ] [ 70 ]家畜の人工授精は、動物の倫理的扱いを求める人々の会(PETA)やジョーイ・カーブストロングなどの動物の権利活動家から非難されており、彼らはこの慣行が性的で、非自発的で、痛みを伴うと認識されているため、強姦の一種であると考えている。[ 71 ] [ 72 ] PETAやマーシー・フォー・アニマルズなどの動物の権利団体は、頻繁に記事でこの慣行に反対している。[ 73 ] [ 74 ] [ 75 ]米国の食肉生産の多くは人工授精に依存しており、この30年間でこの手順が爆発的に増加した。[ 76 ]カンザス州では獣姦法において人工授精に例外を設けておらず、そのため人工授精は違法となっている。[ 76 ]
2021年生命倫理法に基づく人工授精の受益基準
2021年生命倫理法によると、人工授精の恩恵を受けるために満たさなければならない基準は次のとおりです。
- 人工授精は、夫の精子または匿名の提供者からの凍結精子を使用して行うことができます。
- 人工授精や胚移植を行う場合は、夫婦双方または未婚女性の事前の同意が必要です。
- 子育てプロジェクトは、専門家(医師、心理学者など)との一連の面接を通じて検証される必要があります。
- 人工授精の恩恵を受ける人は生殖年齢に達していなければなりません。
2021年の生命倫理法は、医療補助による生殖(MAP)の範囲を拡大しました。[ 77 ]
参照
参考文献
- ^ 「既婚女性の人工授精(ハンサード、1958年2月26日)」 api.parliament.uk 。2020年3月2日閲覧。
- ^ Ombelet, W.; Van Robays, J. (2015). 「人工授精の歴史:困難とマイルストーン」 . 『産婦人科における事実、見解、ビジョン』 . 7 (2): 137– 143. PMC 4498171. PMID 26175891 .
- ^エリザベス・ユウコ (2016年1月8日). 「最初の人工授精は倫理的な悪夢だった」 .アトランティック誌. 2019年7月17日閲覧。
- ^ Kramer, Wendy (2016年5月10日). 「ドナー受精の簡潔な歴史」 . HuffPost . 2021年7月29日閲覧。
- ^ 「編集者への手紙:人工妊娠」 The Medical World:163-164 、1909年4月。2012年7月24日時点のオリジナルよりアーカイブ。( Gregoire, A.; Mayer, R. (1964). 「The impregnators」 . Fertility and Sterility . 16 : 130–4 . doi : 10.1016/s0015-0282(16)35476-0 . PMID 14256095に引用. )
- ^ Kara W. Swanson、「精子バンクの誕生」、 Annals of Iowa、 71(2012年夏)、241-76ページ。
- ^ウィンダム、ダイアナ(2003年)『オーストラリアにおける優生学:国民の健全性を求めて』(PDF)ゴルトン研究所、pp. 56– 62. ISBN 0950406678。
- ^ Smith, Rebecca (2016年8月10日). 「英国人男性が自身の不妊治療クリニックで600人の子供をもうけた - Telegraph」オリジナルより2016年8月10日アーカイブ。 2020年2月5日閲覧。
- ^ Hitchings, Henry (2019年3月26日). 「Mary's Babiesレビュー ― 不妊治療クリニックの暗い真実」 www.standard.co.uk . 2021年7月29日閲覧。
- ^コックス、ローレン(2010年2月3日)「オーラルセックス、ナイフでの格闘、そしてそれでも精子で妊娠した少女。オーラルセックス後に妊娠した少女の体験談は、精子の驚くべき生存能力を示している」 abcニュース。
- ^チミノ、C.グアステラ、G.コンペアレット、G.ガロ、D.ペリーノ、A.ベニグノ、M.バーバ、G.チッタディーニ、E. (1988)。 「女性の器質性骨盤疾患に関係のない難治性不妊症の治療のための直接腹腔内授精(DIPI)」。Acta Europaea Fertilitatis。19 ( 2) : 61–68。PMID 3223194 。
- ^ 「オンラインで16人の兄弟を見つけた」 2025年9月18日。
- ^ 「欧州、ARTの完全な法定規制に向けて前進」 EurekAlert ! 2024年8月16日閲覧。
- ^ Adams, Robert (1988).体外受精技術. Monterey CA.
{{cite book}}: CS1 メンテナンス: 場所の発行元が見つかりません (リンク) - ^ a bギンズバーグ、エリザベス(2018年6月4日)「処理済み精子を用いた子宮内人工授精(IUI)の手順」Uptodate.com。
- ^ O'Brien, P; Vandekerckhove, P (1998年10月26日). 「低受精児に対するドナー精子の子宮内授精と子宮頸管授精の比較」. Cochrane Database of Systematic Reviews (2) CD000317. doi : 10.1002/14651858.CD000317 . PMID 10796709 .
- ^シアトル精子バンク (2014年1月4日). 「IUI、ICI、IVI、IVFの謎を解き明かす」シアトル精子バンク. 2024年12月29日閲覧。
- ^ローリー・バークレー. 「子宮内人工授精後の固定化は妊娠率を向上させる可能性がある」 . Medscape Medical News . 2009年10月31日閲覧。
- ^ Marshburn PB, Alanis M, Matthews ML, et al. (2009年9月). 「子宮内受精前の短期間の射精禁欲は妊娠率の上昇と関連している」 . Fertil. Steril . 93 (1): 286–8 . doi : 10.1016/j.fertnstert.2009.07.972 . PMID 19732887 .
- ^ a b Merviel P, Heraud MH, Grenier N, Lourdel E, Sanguinet P, Copin H (2008年11月). 「子宮内人工授精(IUI)後の妊娠予測因子:1038周期の分析と文献レビュー」 . Fertil. Steril . 93 (1): 79– 88. doi : 10.1016/j.fertnstert.2008.09.058 . PMID 18996517 .
- ^ナゼム、タラネ・ガリブ、チャン、シドニー、リー、ジョセフ・A.、ブリトン=ジョーンズ、アラン・B.、マカヴィー、ベス(2019年3月)。「ドナー子宮内授精を受けるレズビアン女性の生殖体験と妊娠結果の理解」LGBTヘルス6 ( 2): 62– 67. doi : 10.1089/lgbt.2018.0151 . PMID 30848719 .
- ^ Bellver J, Labarta E, Bosch E, Melo MA, Vidal C, Remohí J, Pellicer A, et al. (2009年6月). 「着床時のGnRHアゴニスト投与は子宮内人工授精周期における妊娠転帰を改善しない:無作為化対照試験」 . Fertil. Steril . 94 (3): 1065–71 . doi : 10.1016/j.fertnstert.2009.04.044 . PMID 19501354 .
- ^ブラスコ V、プラドス N、カランサ F、ゴンサレス=ラヴィナ C、ペリセル A、フェルナンデス=サンチェス M、他。 (2014年6月)。「卵胞破裂と子宮収縮が子宮内授精結果に及ぼす影響: 新しい予測モデル」。肥料。無菌。102 (4): 1034–1040。土井: 10.1016/j.fertnstert.2014.06.031。PMID 25044083。
- ^ a b「子宮内授精(IUI)とは?」 Planned Parenthood . 2023年12月3日閲覧。
- ^ 「ドナーによる人工授精」アメリカ妊娠協会2012年4月25日. 2023年12月3日閲覧。
- ^リッチバーグ、キャロライン・E.、ジャクソン・レビン、ニーナ、モラベック、モリー・B.(2022年3月) 「妊娠への道のり:親になる道を目指す同性婚の母親にとっての不妊治療への障壁の軽減」『女性』誌、2 (1): 44– 55. doi : 10.3390/women2010005 . PMC 10702875. PMID 38076707 .
- ^ a b Harris, I.; Missmer, S.; Hornstein, M. (2010). 「高齢女性におけるゴナドトロピン誘発性卵巣過剰刺激法と子宮内人工授精の成功率の低さ」 . Fertility and Sterility . 94 (1): 144– 148. doi : 10.1016/j.fertnstert.2009.02.040 . PMID 19394605 .
- ^ Bagis T, Haydardedeoglu B, Kilicdag EB, Cok T, Simsek E, Parlakgumus AH (2010年5月). 「多卵胞性卵巣過剰刺激周期における単回子宮内授精と二回子宮内授精の比較:無作為化試験」 . Hum Reprod . 25 (7): 1684–90 . doi : 10.1093/humrep/deq112 . PMID 20457669 .
- ^ Ayeleke, RO; Asseler, JD; Cohlen, BJ; Veltman-Verhulst, SM (2020年3月3日). 「原因不明の不妊症に対する子宮内人工授精」 .コクラン・システマティック・レビュー・データベース. 2020 ( 3) CD001838. doi : 10.1002/14651858.CD001838.pub6 . PMC 7059962. PMID 32124980 .
- ^ Boomsma, CM; Cohlen, BJ; Farquhar, C (2019年10月15日). 「子宮内授精のための精液調製法」 .コクラン・システマティック・レビュー・データベース. 10 (11) CD004507. doi : 10.1002/14651858.CD004507.pub4 . PMC 6792139. PMID 31612995 .
- ^ a b c d e f g h i j k l m n o pフニアディ、アンカ;ビンボ・ズハイ、エリカ。ボテア、ミハイ。イオアナ州ザハ。ベイサヌ、コリーナ。アンナマリア、パラグ。ステファン、リアナ。ボドッグ、アリン。ザンドール、ミルチャ。グリエロス、カルメン(2023年3月)。「子宮内授精(IUI)における受胎能予測因子」。個別化医療ジャーナル。13 (3): 395.土井: 10.3390/jpm13030395。ISSN 2075-4426。PMC 10058138。PMID 36983577。
- ^ Leonidas Mamas, MD (2006年3月). 「卵管精子灌流と子宮内管腹膜授精の比較:前向きランダム化試験」 . Fertility and Sterility . 85 (3): 735– 740. doi : 10.1016/j.fertnstert.2005.08.025 . PMID 16500346 .
- ^ Shekhawat, GS (2012年7月). 「非卵管性不妊症における子宮内授精と卵管精子灌流」 . Medical Journal Armed Forces India . 68 (3): 226– 230. doi : 10.1016/j.mjafi.2012.02.013 . PMC 3862360. PMID 24532873 .
- ^ Hurd WW, Randolph JF, Ansbacher R, Menge AC, Ohl DA, Brown AN (1993年2月). 「ドナー受精における子宮頸管内、子宮内、卵管内技術の比較」. Fertil. Steril . 59 (2): 339–42 . doi : 10.1016/S0015-0282(16)55671-4 . PMID 8425628 .
- ^ a b c Yao, Hong; Yang, Jieyi; Lo, Iris Po Yee (2023年6月). 「レズビアンカップルの生殖補助医療を用いた出産体験:ネットノグラフィー研究」. Midwifery . 121 103656. doi : 10.1016 /j.midw.2023.103656 . PMID 37019000. S2CID 257741047 .
- ^ 「レズビアンの不妊治療オプション - ドナー精子によるIUI - 相互体外受精 - LGBT」Southern California Fertility . 2021年12月7日閲覧。
- ^ 「LGBTQ不妊治療サービス」 .産科・婦人科. 2018年12月18日. 2021年12月7日閲覧。
- ^ Johal, Jasmyn K.; Gardner, Rebecca M.; Vaughn, Sara J.; Jaswa, Eleni G.; Hedlin, Haley; Aghajanova, Lusine (2021-09-01). 「子宮内人工授精を受けたレズビアン女性の妊娠成功率」 . F&S Reports . 2 (3): 275– 281. doi : 10.1016/j.xfre.2021.04.007 . PMC 8441558. PMID 34553151 .
- ^イングランド、ニューイングランド不妊治療センター(2011年3月3日)。「男性学:精子量と濃度」ニューイングランド不妊治療センター。2021年1月4日閲覧。
- ^ a bユトレヒトCSニュース 2018年10月1日アーカイブウェイバックマシン件名: 不妊症に関するFAQ(パート4/4)
- ^ Allahbadia, Gautam N. (2017年12月). 「子宮内授精:基礎の再考」 . The Journal of Gynecology of India . 67 (6): 385– 392. doi : 10.1007/s13224-017-1060-x . PMC 5676579. PMID 29162950 .
- ^子宮内授精。スキービーにあるオーフス大学病院の不妊治療クリニックからの情報メモ。ウルリク・ケスモデル博士らによる。
- ^ IVF.com
- ^ Cordary, D.; Braconier, A.; Guillet-May, F.; Morel, O.; Agopiantz, M.; Callec, R. (2017年12月). 「子宮内授精後の固定と即時動員:系統的レビューとメタアナリシス」. Journal of Gynecology Obstetrics and Human Reproduction . 46 (10): 747– 751. doi : 10.1016/j.jogoh.2017.09.005 . PMID 28964965 .
- ^カスターズ、I.M;ペンシルベニア州フライヤーマン。マース、P.コックス、T.ヴァン・デッセル、T. JHM;ジェラーズ、M.H;モクター、M.H;ヤンセン、C. AH。ファン・デル・フェーン、F.モル、BW J (2009 年 10 月 29 日)。「固定化と子宮内授精後の即時動員:ランダム化比較試験」。BMJ。339 (10/29 1) b4080。土井:10.1136/bmj.b4080。PMC 2771078。PMID 19875843。
- ^ 「不妊治療は『効果なし』「BBCニュース。2008年8月7日。」
- ^ Bhattacharya S, Harrild K, Mollison J, et al. (2008). 「原因不明不妊症に対するクロミフェンクエン酸塩または非刺激性子宮内人工授精と経過観察との比較:実際的ランダム化比較試験」 . BMJ . 337 : a716. doi : 10.1136/bmj.a716 . PMC 2505091. PMID 18687718 .
- ^ Essig, Maria G. (2007-02-20). Van Houten, Susan; Landauer, Tracy (編). 「精液分析」 . Healthwise . Martin GabicaとAvery L. Seifertによるレビュー. WebMD . 2007-08-05閲覧.
- ^ a bインホーン、マーシャ・C(2003年5月)「世界的な不妊症と新しい生殖技術のグローバル化:エジプトの事例」『社会科学と医学』56 (9): 1837–1851 . doi : 10.1016/s0277-9536(02)00208-3 . PMID 12650724 .
- ^ 「子宮内授精(IUI) - メイヨークリニック」www.mayoclinic.org . 2023年11月29日閲覧。
- ^ Thomas, S.; Chung, K.; Paulson, R.; Bendikson, K. (2018年3月). 「妊娠の障壁:LGBTの人々は異性愛者の女性に比べて不妊治療に関する健康リテラシーが低い」 . Fertility and Sterility . 109 (3): e53– e54. doi : 10.1016/j.fertnstert.2018.02.102 .
- ^ a b c d e f g h i j k l m n o p q r s t u v wレインボーヨーロッパ国別インデックス
- ^ a b c d e f Luetkemeyer, Lisa (2015年6月1日). 「父子関係法:精子提供者、代理母、そして子どもの親権」 .ミズーリ・メディシン. 112 (3): 162– 165. PMC 6170122. PMID 26168582 .
- ^ a b c Pedersen, Jamie D. 「2017年新統一親子関係法」 www.americanbar.org . 2023年3月23日閲覧。
- ^ a b「Parentage Act - Uniform Law Commission」www.uniformlaws.org . 2023年3月24日閲覧。
- ^ a b c d e f g hギル、ローレン(2013年4月1日)「あなたのお父さんは誰? 自由で私的な精子提供の文脈における父子関係の権利の定義」ウィリアム・アンド・メアリー法学評論54 ( 5):1715。
- ^米国カトリック司教会議(USCCB)(2020年)「生殖技術(不妊症の評価と治療):カトリックカップルのためのガイドライン」 www.usccb.org .
- ^ a b Ombelet, W .; Van Robays, J. (2015). 「人工授精の歴史:困難とマイルストーン」 . Facts, Views & Vision in ObGyn . 7 (2): 137– 143. ISSN 2032-0418 . PMC 4498171. PMID 26175891 .
- ^ 「豚 | ベジタリアン協会」ベジタリアン協会。2019年6月3日閲覧。
- ^ 「雌豚の人工授精」クイーンズランド州農水産省。
- ^ 「イノシシからの精液採取」クイーンズランド州農水産省。
- ^ 「羊の繁殖実験」デイリー・テレグラフ、ロンドン、1936年5月16日、3ページ。 2023年6月2日閲覧。
- ^チェット、イラン (2009). 「ジョン・O・アルムクイスト」。ウルフ農業賞。世界科学。121 ~ 134ページ 。ISBN 978-981-283-585-7。
- ^ 「馬の人工授精」www.equine-reproduction.com . 2018年3月1日閲覧。
- ^ジョッキークラブは人工授精を一度も認めていない。 2008年9月20日アーカイブ、 Wayback Machine
- ^ Lierz M, Reinschmidt M, Müller H, Wink M, Neumann D (2013). 「大型オウム類(Psittaciformes)における精液採取と人工授精のための新たな方法」 . Sci Rep . 3 : 2066. Bibcode : 2013NatSR...3.2066L . doi : 10.1038/srep02066 . PMC 3691562. PMID 23797622 .
- ^ Robeck, TR; Steinman, KJ; Gearhart, S.; Reidarson, TR; McBain, JF; Monfort, SL (2004年8月1日). 「シャチ(Orcinus orca)の生殖生理と人工授精技術の開発」 . Biology of Reproduction . 71 (2): 650– 660. doi : 10.1095/biolreprod.104.027961 . PMID 15115725 .
- ^ハーグローブ、ジョン(2016年3月22日)「シーワールドで12年間シャチの訓練をしてきました。辞めた理由はこれです」 Vox . 2019年2月25日閲覧。
- ^ローゼンバーグ、ガブリエル(2017年10月)「肉はセックスをどのように変えたか」GLQ:レズビアン・ゲイ研究ジャーナル. 23 (4): 473– 507. doi : 10.1215/10642684-4157487 . S2CID 148931942 .
- ^フィッシャー、ボブ(2019年)『ラウトレッジ動物倫理ハンドブック』応用倫理学ラウトレッジハンドブック. ニューヨーク州ラウトレッジ. ISBN 978-1-13-809506-9. OCLC 1111771459 .
- ^ 「あなたの食べ物はレイプの産物ですか?」 PETA、2016年9月。
- ^ 「なぜビーガンはテレビに出て農家を「強姦者」と呼ぶのか「 . VICE . 2018年2月6日.
- ^ 「あなたの食べ物はレイプの産物ですか?」 PETA.org PETA 2016年9月 2021年1月15日閲覧牛などの工場式畜産の雌動物は、
繰り返しレイプされ、その子は母親から引き離されて殺される。
- ^ 「食肉産業における性と暴力」 MercyforAnimals.orgマーシー・フォー・アニマルズ2010年11月3日。2021年7月31日時点のオリジナルよりアーカイブ。2021年1月15日閲覧。ハフィントン・
ポスト紙に掲載された衝撃的な記事の中で、ブルース・フリードリッヒは読者に食肉、乳製品、卵をボイコットするもう一つの理由、すなわち制度化された獣姦行為を指摘している。工場畜産農家や食肉処理場の労働者が動物への性的虐待を自慢する恐ろしい体験談や、動物のレイプや性的暴行を暴露する潜入捜査映像に加え、フリードリッヒは現代の農場で日常的かつ合法的な獣姦行為が日々行われている様子を解説している。
- ^ Jarvenpaa, Mikko (2019年12月23日). 「Mercy For Animals: Interview with President Leah Garcés」 . Sentientmedia.org . Sentient Media. 2020年8月5日時点のオリジナルよりアーカイブ。2021年1月15日閲覧。
ガルセス氏は、Mercy For Animalsは、毎年800億頭もの家畜がレイプされ、殺処分されている現状の苦しみを軽減することで、より良い変化を目指していると述べている。
- ^ a b Rosenberg, Gabriel N.; Dutkiewicz, Jan (2020年12月11日). 「食肉産業の獣姦問題」 . The New Republic . TNR . 2021年1月15日閲覧。
- ^ “La loi de bioéthique qui encadre l'AMP (ou PMA) - Assistance médicale à la procréation (AMP)” .医療援助(フランス語) 。2023-11-12に取得。
さらに読む
- ハモンド、ジョン、他著『牛の人工授精』(ケンブリッジ、ヘッファー、1947年、61ページ)
外部リンク
- 利用可能なさまざまな不妊治療オプションの詳細な説明
- 人工授精の歴史
- 精子提供に関する倫理的な考慮事項は何ですか?
- 米国の州裁判所は、精子提供者は子供に対して責任を負わないと判決を下した。 2007年10月13日、 Wayback Machineにアーカイブ。
- 英国の精子提供者の匿名性が失われる
- 馬におけるAI技術
- 子宮内卵管腹膜授精(IUTPI)
- ヘイスティングス・センターのバイオエシックス・ブリーフィングブックにおける生殖補助医療に関する記事( 2016年8月6日、 Wayback Machineにアーカイブ)
- Annales de Gembloux L´Organisation Scientifique de l Índustrie Animale en URSS、URSS における人工授精、ルイス トマセット著、1936 年































